ਪਿਛਲੇ ਕੁਝ ਦਹਾਕਿਆਂ ਵਿੱਚ, 65 ਸਾਲ ਅਤੇ ਇਸ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਪ੍ਰੌਕਸੀਮਲ ਹਿਊਮਰਲ ਫ੍ਰੈਕਚਰ (PHFs) ਦੀਆਂ ਘਟਨਾਵਾਂ ਵਿੱਚ 28% ਤੋਂ ਵੱਧ ਦਾ ਵਾਧਾ ਹੋਇਆ ਹੈ, ਅਤੇ ਸਰਜੀਕਲ ਦਰ ਵਿੱਚ 10% ਤੋਂ ਵੱਧ ਦਾ ਵਾਧਾ ਹੋਇਆ ਹੈ। ਸਪੱਸ਼ਟ ਤੌਰ 'ਤੇ, ਵਧਦੀ ਬਜ਼ੁਰਗ ਆਬਾਦੀ ਵਿੱਚ ਹੱਡੀਆਂ ਦੀ ਘਣਤਾ ਵਿੱਚ ਕਮੀ ਅਤੇ ਡਿੱਗਣ ਦੀ ਗਿਣਤੀ ਵਿੱਚ ਵਾਧਾ ਮੁੱਖ ਜੋਖਮ ਕਾਰਕ ਹਨ। ਹਾਲਾਂਕਿ ਵਿਸਥਾਪਿਤ ਜਾਂ ਅਸਥਿਰ PHFs ਦੇ ਪ੍ਰਬੰਧਨ ਲਈ ਵੱਖ-ਵੱਖ ਸਰਜੀਕਲ ਇਲਾਜ ਉਪਲਬਧ ਹਨ, ਪਰ ਬਜ਼ੁਰਗਾਂ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਸਰਜੀਕਲ ਪਹੁੰਚ 'ਤੇ ਕੋਈ ਸਹਿਮਤੀ ਨਹੀਂ ਹੈ। ਐਂਗਲ ਸਟੈਬਲਾਈਜ਼ੇਸ਼ਨ ਪਲੇਟਾਂ ਦੇ ਵਿਕਾਸ ਨੇ PHFs ਦੇ ਸਰਜੀਕਲ ਇਲਾਜ ਲਈ ਇੱਕ ਇਲਾਜ ਵਿਕਲਪ ਪ੍ਰਦਾਨ ਕੀਤਾ ਹੈ, ਪਰ 40% ਤੱਕ ਦੀ ਉੱਚ ਪੇਚਿਸ਼ਤਾ ਦਰ 'ਤੇ ਵਿਚਾਰ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ। ਸਭ ਤੋਂ ਆਮ ਤੌਰ 'ਤੇ ਰਿਪੋਰਟ ਕੀਤੇ ਗਏ ਹਨ ਸਕਰੂ ਡਿਸਲੋਜਮੈਂਟ ਦੇ ਨਾਲ ਐਡਕਸ਼ਨ ਢਹਿਣਾ ਅਤੇ ਹਿਊਮਰਲ ਹੈੱਡ ਦੇ ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ (AVN)।
ਫ੍ਰੈਕਚਰ ਦੀ ਸਰੀਰਿਕ ਕਮੀ, ਹਿਊਮਰਲ ਮੋਮੈਂਟ ਦੀ ਬਹਾਲੀ, ਅਤੇ ਸਕ੍ਰੂ ਦਾ ਸਹੀ ਸਬਕਿਊਟੇਨੀਅਸ ਫਿਕਸੇਸ਼ਨ ਅਜਿਹੀਆਂ ਪੇਚਾਂ ਨੂੰ ਘਟਾ ਸਕਦਾ ਹੈ। ਓਸਟੀਓਪੋਰੋਸਿਸ ਕਾਰਨ ਹੋਣ ਵਾਲੇ ਪ੍ਰੌਕਸੀਮਲ ਹਿਊਮਰਸ ਦੀ ਹੱਡੀ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਕਮਜ਼ੋਰੀ ਦੇ ਕਾਰਨ ਸਕ੍ਰੂ ਫਿਕਸੇਸ਼ਨ ਅਕਸਰ ਪ੍ਰਾਪਤ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਹੈ। ਇਸ ਸਮੱਸਿਆ ਨੂੰ ਹੱਲ ਕਰਨ ਲਈ, ਸਕ੍ਰੂ ਟਿਪ ਦੇ ਆਲੇ ਦੁਆਲੇ ਪੌਲੀਮੇਥਾਈਲਮੇਥੈਕ੍ਰਾਈਲੇਟ (PMMA) ਹੱਡੀ ਸੀਮਿੰਟ ਲਗਾ ਕੇ ਹੱਡੀ-ਸਕ੍ਰੂ ਇੰਟਰਫੇਸ ਨੂੰ ਕਮਜ਼ੋਰ ਹੱਡੀ ਦੀ ਗੁਣਵੱਤਾ ਦੇ ਨਾਲ ਮਜ਼ਬੂਤ ਕਰਨਾ ਇਮਪਲਾਂਟ ਦੀ ਫਿਕਸੇਸ਼ਨ ਤਾਕਤ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ ਇੱਕ ਨਵਾਂ ਤਰੀਕਾ ਹੈ।
ਮੌਜੂਦਾ ਅਧਿਐਨ ਦਾ ਉਦੇਸ਼ 60 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਐਂਗਲਡ ਸਟੈਬਲਾਈਜ਼ੇਸ਼ਨ ਪਲੇਟਾਂ ਅਤੇ ਵਾਧੂ ਪੇਚ ਟਿਪ ਵਾਧੇ ਨਾਲ ਇਲਾਜ ਕੀਤੇ ਗਏ PHF ਦੇ ਰੇਡੀਓਗ੍ਰਾਫਿਕ ਨਤੀਜਿਆਂ ਦਾ ਮੁਲਾਂਕਣ ਅਤੇ ਵਿਸ਼ਲੇਸ਼ਣ ਕਰਨਾ ਹੈ।
Ⅰ.ਸਮੱਗਰੀ ਅਤੇ ਢੰਗ
ਕੁੱਲ 49 ਮਰੀਜ਼ਾਂ ਨੂੰ PHF ਲਈ ਕੋਣ-ਸਥਿਰ ਪਲੇਟਿੰਗ ਅਤੇ ਪੇਚਾਂ ਨਾਲ ਵਾਧੂ ਸੀਮਿੰਟ ਵਾਧਾ ਕੀਤਾ ਗਿਆ, ਅਤੇ 24 ਮਰੀਜ਼ਾਂ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਅਤੇ ਬਾਹਰ ਕੱਢਣ ਦੇ ਮਾਪਦੰਡਾਂ ਦੇ ਅਧਾਰ ਤੇ ਅਧਿਐਨ ਵਿੱਚ ਸ਼ਾਮਲ ਕੀਤਾ ਗਿਆ।
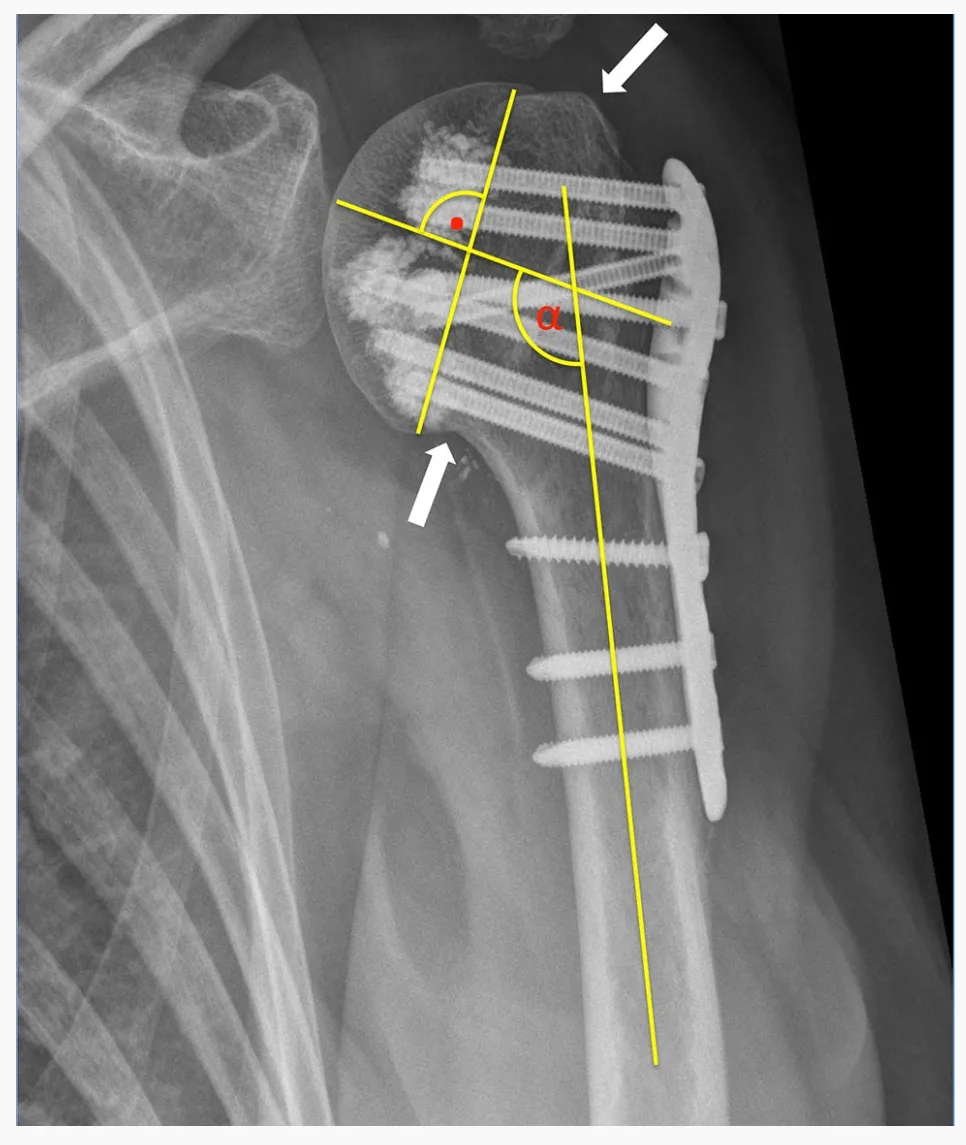
ਸਾਰੇ 24 PHFs ਨੂੰ ਸੁਕਥੰਕਰ ਅਤੇ ਹਰਟੇਲ ਦੁਆਰਾ ਪੇਸ਼ ਕੀਤੇ ਗਏ HGLS ਵਰਗੀਕਰਣ ਪ੍ਰਣਾਲੀ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਸ਼੍ਰੇਣੀਬੱਧ ਕੀਤਾ ਗਿਆ ਸੀ ਜੋ ਕਿ ਆਪਰੇਟਿਵ ਸੀਟੀ ਸਕੈਨ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਕੀਤੀ ਗਈ ਸੀ। ਆਪਰੇਟਿਵ ਰੇਡੀਓਗ੍ਰਾਫਾਂ ਦੇ ਨਾਲ-ਨਾਲ ਪੋਸਟਓਪਰੇਟਿਵ ਪਲੇਨ ਰੇਡੀਓਗ੍ਰਾਫਾਂ ਦਾ ਮੁਲਾਂਕਣ ਕੀਤਾ ਗਿਆ ਸੀ। ਫ੍ਰੈਕਚਰ ਦੀ ਢੁਕਵੀਂ ਸਰੀਰਿਕ ਕਮੀ ਨੂੰ ਪ੍ਰਾਪਤ ਮੰਨਿਆ ਗਿਆ ਸੀ ਜਦੋਂ ਹਿਊਮਰਲ ਹੈੱਡ ਦੀ ਟਿਊਬਰੋਸਿਟੀ ਨੂੰ ਦੁਬਾਰਾ ਘਟਾਇਆ ਗਿਆ ਸੀ ਅਤੇ 5 ਮਿਲੀਮੀਟਰ ਤੋਂ ਘੱਟ ਪਾੜਾ ਜਾਂ ਵਿਸਥਾਪਨ ਦਿਖਾਇਆ ਗਿਆ ਸੀ। ਐਡਕਸ਼ਨ ਵਿਕਾਰ ਨੂੰ ਹਿਊਮਰਲ ਹੈੱਡ ਦੇ ਹਿਊਮਰਲ ਸ਼ਾਫਟ ਦੇ ਮੁਕਾਬਲੇ 125° ਤੋਂ ਘੱਟ ਝੁਕਾਅ ਵਜੋਂ ਪਰਿਭਾਸ਼ਿਤ ਕੀਤਾ ਗਿਆ ਸੀ ਅਤੇ ਵਾਲਗਸ ਵਿਕਾਰ ਨੂੰ 145° ਤੋਂ ਵੱਧ ਵਜੋਂ ਪਰਿਭਾਸ਼ਿਤ ਕੀਤਾ ਗਿਆ ਸੀ।
ਪ੍ਰਾਇਮਰੀ ਪੇਚ ਪ੍ਰਵੇਸ਼ ਨੂੰ ਹਿਊਮਰਲ ਹੈੱਡ ਦੇ ਮੈਡੂਲਰੀ ਕਾਰਟੈਕਸ ਦੀ ਸੀਮਾ ਵਿੱਚ ਪੇਚ ਦੀ ਨੋਕ ਦੇ ਪ੍ਰਵੇਸ਼ ਵਜੋਂ ਪਰਿਭਾਸ਼ਿਤ ਕੀਤਾ ਗਿਆ ਸੀ। ਸੈਕੰਡਰੀ ਫ੍ਰੈਕਚਰ ਵਿਸਥਾਪਨ ਨੂੰ ਇੰਟਰਾਓਪਰੇਟਿਵ ਰੇਡੀਓਗ੍ਰਾਫ ਦੇ ਮੁਕਾਬਲੇ ਫਾਲੋ-ਅਪ ਰੇਡੀਓਗ੍ਰਾਫ 'ਤੇ ਸਿਰ ਦੇ ਟੁਕੜੇ ਦੇ ਝੁਕਾਅ ਕੋਣ ਵਿੱਚ 5 ਮਿਲੀਮੀਟਰ ਤੋਂ ਵੱਧ ਦੀ ਘਟੀ ਹੋਈ ਟਿਊਬਰੋਸਿਟੀ ਦੇ ਵਿਸਥਾਪਨ ਅਤੇ/ਜਾਂ 15° ਤੋਂ ਵੱਧ ਦੀ ਤਬਦੀਲੀ ਵਜੋਂ ਪਰਿਭਾਸ਼ਿਤ ਕੀਤਾ ਗਿਆ ਸੀ।
ਸਾਰੀਆਂ ਸਰਜਰੀਆਂ ਡੈਲਟੋਪੈਕਟੋਰਲਿਸ ਮੇਜਰ ਪਹੁੰਚ ਰਾਹੀਂ ਕੀਤੀਆਂ ਗਈਆਂ। ਫ੍ਰੈਕਚਰ ਘਟਾਉਣ ਅਤੇ ਪਲੇਟ ਦੀ ਸਥਿਤੀ ਇੱਕ ਮਿਆਰੀ ਤਰੀਕੇ ਨਾਲ ਕੀਤੀ ਗਈ। ਪੇਚ-ਸੀਮੈਂਟ ਵਧਾਉਣ ਦੀ ਤਕਨੀਕ ਵਿੱਚ ਪੇਚ ਦੀ ਨੋਕ ਵਧਾਉਣ ਲਈ 0.5 ਮਿਲੀਲੀਟਰ ਸੀਮੈਂਟ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਗਈ।
ਮੋਢੇ ਲਈ ਇੱਕ ਕਸਟਮ ਆਰਮ ਸਲਿੰਗ ਵਿੱਚ 3 ਹਫ਼ਤਿਆਂ ਲਈ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਸਥਿਰਤਾ ਕੀਤੀ ਗਈ। ਪੂਰੀ ਗਤੀ ਦੀ ਰੇਂਜ (ROM) ਪ੍ਰਾਪਤ ਕਰਨ ਲਈ ਦਰਦ ਮੋਡੂਲੇਸ਼ਨ ਦੇ ਨਾਲ ਸ਼ੁਰੂਆਤੀ ਪੈਸਿਵ ਅਤੇ ਸਹਾਇਕ ਸਰਗਰਮ ਗਤੀ ਨੂੰ ਸਰਜਰੀ ਤੋਂ 2 ਦਿਨ ਬਾਅਦ ਸ਼ੁਰੂ ਕੀਤਾ ਗਿਆ ਸੀ।
Ⅱ.ਨਤੀਜਾ।
ਨਤੀਜੇ: ਚੌਵੀ ਮਰੀਜ਼ਾਂ ਨੂੰ ਸ਼ਾਮਲ ਕੀਤਾ ਗਿਆ ਸੀ, ਜਿਨ੍ਹਾਂ ਦੀ ਔਸਤ ਉਮਰ 77.5 ਸਾਲ (ਰੇਂਜ, 62-96 ਸਾਲ) ਸੀ। ਇੱਕੀ ਔਰਤਾਂ ਸਨ ਅਤੇ ਤਿੰਨ ਪੁਰਸ਼ ਸਨ। ਪੰਜ 2-ਭਾਗ ਵਾਲੇ ਫ੍ਰੈਕਚਰ, 12 3-ਭਾਗ ਵਾਲੇ ਫ੍ਰੈਕਚਰ, ਅਤੇ ਸੱਤ 4-ਭਾਗ ਵਾਲੇ ਫ੍ਰੈਕਚਰ ਦਾ ਇਲਾਜ ਐਂਗਲਡ ਸਟੈਬਲਾਈਜ਼ੇਸ਼ਨ ਪਲੇਟਾਂ ਅਤੇ ਵਾਧੂ ਸਕ੍ਰੂ-ਸੀਮੈਂਟ ਔਗਮੈਂਟੇਸ਼ਨ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਸਰਜਰੀ ਨਾਲ ਕੀਤਾ ਗਿਆ ਸੀ। 24 ਫ੍ਰੈਕਚਰ ਵਿੱਚੋਂ ਤਿੰਨ ਹਿਊਮਰਲ ਹੈੱਡ ਫ੍ਰੈਕਚਰ ਸਨ। 24 ਮਰੀਜ਼ਾਂ ਵਿੱਚੋਂ 12 ਵਿੱਚ ਸਰੀਰ ਵਿਗਿਆਨਕ ਕਮੀ ਪ੍ਰਾਪਤ ਕੀਤੀ ਗਈ ਸੀ; 24 ਮਰੀਜ਼ਾਂ ਵਿੱਚੋਂ 15 (62.5%) ਵਿੱਚ ਮੱਧਮ ਕਾਰਟੈਕਸ ਦੀ ਪੂਰੀ ਕਮੀ ਪ੍ਰਾਪਤ ਕੀਤੀ ਗਈ ਸੀ। ਸਰਜਰੀ ਤੋਂ 3 ਮਹੀਨਿਆਂ ਬਾਅਦ, 21 ਮਰੀਜ਼ਾਂ ਵਿੱਚੋਂ 20 (95.2%) ਨੇ ਫ੍ਰੈਕਚਰ ਯੂਨੀਅਨ ਪ੍ਰਾਪਤ ਕੀਤਾ ਸੀ, ਸਿਵਾਏ 3 ਮਰੀਜ਼ਾਂ ਦੇ ਜਿਨ੍ਹਾਂ ਨੂੰ ਸ਼ੁਰੂਆਤੀ ਸੋਧ ਸਰਜਰੀ ਦੀ ਲੋੜ ਸੀ।
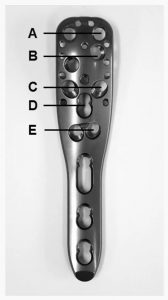


ਇੱਕ ਮਰੀਜ਼ ਨੂੰ ਸਰਜਰੀ ਤੋਂ 7 ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਸ਼ੁਰੂਆਤੀ ਸੈਕੰਡਰੀ ਡਿਸਪਲੇਸਮੈਂਟ (ਹਿਊਮਰਲ ਹੈੱਡ ਫਰੈਗਮੈਂਟ ਦਾ ਪੋਸਟਰੀਅਰ ਰੋਟੇਸ਼ਨ) ਵਿਕਸਤ ਹੋਇਆ। ਸਰਜਰੀ ਤੋਂ 3 ਮਹੀਨਿਆਂ ਬਾਅਦ ਰਿਵਰਸ ਟੋਟਲ ਸ਼ੋਲਡਰ ਆਰਥਰੋਪਲਾਸਟੀ ਨਾਲ ਸੋਧ ਕੀਤੀ ਗਈ। ਪੋਸਟਓਪਰੇਟਿਵ ਰੇਡੀਓਗ੍ਰਾਫਿਕ ਫਾਲੋ-ਅਪ ਦੌਰਾਨ 3 ਮਰੀਜ਼ਾਂ (ਜਿਨ੍ਹਾਂ ਵਿੱਚੋਂ 2 ਨੂੰ ਹਿਊਮਰਲ ਹੈੱਡ ਫ੍ਰੈਕਚਰ ਸੀ) ਵਿੱਚ ਛੋਟੇ ਇੰਟਰਾਆਰਟੀਕੂਲਰ ਸੀਮਿੰਟ ਲੀਕੇਜ (ਜੋੜ ਦੇ ਵੱਡੇ ਕਟੌਤੀ ਤੋਂ ਬਿਨਾਂ) ਦੇ ਕਾਰਨ ਪ੍ਰਾਇਮਰੀ ਪੇਚ ਪ੍ਰਵੇਸ਼ ਦੇਖਿਆ ਗਿਆ। 2 ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਐਂਗਲ ਸਟੈਬੀਲਾਈਜ਼ੇਸ਼ਨ ਪਲੇਟ ਦੀ C ਪਰਤ ਵਿੱਚ ਅਤੇ ਇੱਕ ਹੋਰ ਵਿੱਚ E ਪਰਤ ਵਿੱਚ ਪੇਚ ਪ੍ਰਵੇਸ਼ ਦਾ ਪਤਾ ਲਗਾਇਆ ਗਿਆ (ਚਿੱਤਰ 3)। ਇਹਨਾਂ 3 ਮਰੀਜ਼ਾਂ ਵਿੱਚੋਂ 2 ਵਿੱਚ ਬਾਅਦ ਵਿੱਚ ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ (AVN) ਵਿਕਸਤ ਹੋਇਆ। AVN ਦੇ ਵਿਕਾਸ ਕਾਰਨ ਮਰੀਜ਼ਾਂ ਨੇ ਸੋਧ ਸਰਜਰੀ ਕਰਵਾਈ (ਟੇਬਲ 1, 2)।
Ⅲ.ਚਰਚਾ।
ਪ੍ਰੌਕਸੀਮਲ ਹਿਊਮਰਲ ਫ੍ਰੈਕਚਰ (PHFs) ਵਿੱਚ ਸਭ ਤੋਂ ਆਮ ਪੇਚਿਸ਼, ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ (AVN) ਦੇ ਵਿਕਾਸ ਤੋਂ ਇਲਾਵਾ, ਸਕ੍ਰੂ ਡਿਸਲਾਜਮੈਂਟ ਹੈ ਜਿਸ ਵਿੱਚ ਹਿਊਮਰਲ ਹੈੱਡ ਫਰੈਗਮੈਂਟ ਦਾ ਬਾਅਦ ਵਿੱਚ ਐਡਕਸ਼ਨ ਢਹਿਣਾ ਸ਼ਾਮਲ ਹੈ। ਇਸ ਅਧਿਐਨ ਵਿੱਚ ਪਾਇਆ ਗਿਆ ਕਿ ਸੀਮਿੰਟ-ਸਕ੍ਰੂ ਵਾਧੇ ਦੇ ਨਤੀਜੇ ਵਜੋਂ 3 ਮਹੀਨਿਆਂ ਵਿੱਚ ਯੂਨੀਅਨ ਦਰ 95.2%, ਸੈਕੰਡਰੀ ਡਿਸਪਲੇਸਮੈਂਟ ਦਰ 4.2%, AVN ਦਰ 16.7%, ਅਤੇ ਕੁੱਲ ਸੋਧ ਦਰ 16.7% ਹੋਈ। ਪੇਚਾਂ ਦੇ ਸੀਮਿੰਟ ਵਾਧੇ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਬਿਨਾਂ ਕਿਸੇ ਐਡਕਸ਼ਨ ਢਹਿਣ ਦੇ 4.2% ਦੀ ਸੈਕੰਡਰੀ ਡਿਸਪਲੇਸਮੈਂਟ ਦਰ ਹੋਈ, ਜੋ ਕਿ ਰਵਾਇਤੀ ਐਂਗਲਡ ਪਲੇਟ ਫਿਕਸੇਸ਼ਨ ਦੇ ਨਾਲ ਲਗਭਗ 13.7-16% ਦੇ ਮੁਕਾਬਲੇ ਘੱਟ ਦਰ ਹੈ। ਅਸੀਂ ਜ਼ੋਰਦਾਰ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਾਂ ਕਿ PHFs ਦੇ ਐਂਗਲਡ ਪਲੇਟ ਫਿਕਸੇਸ਼ਨ ਵਿੱਚ, ਖਾਸ ਕਰਕੇ ਮੀਡੀਅਲ ਹਿਊਮਰਲ ਕਾਰਟੈਕਸ ਦੀ, ਢੁਕਵੀਂ ਸਰੀਰ ਵਿਗਿਆਨਕ ਕਮੀ ਪ੍ਰਾਪਤ ਕਰਨ ਲਈ ਯਤਨ ਕੀਤੇ ਜਾਣ। ਭਾਵੇਂ ਵਾਧੂ ਸਕ੍ਰੂ ਟਿਪ ਵਾਧਾ ਲਾਗੂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜਾਣੇ-ਪਛਾਣੇ ਸੰਭਾਵੀ ਅਸਫਲਤਾ ਮਾਪਦੰਡਾਂ 'ਤੇ ਵਿਚਾਰ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
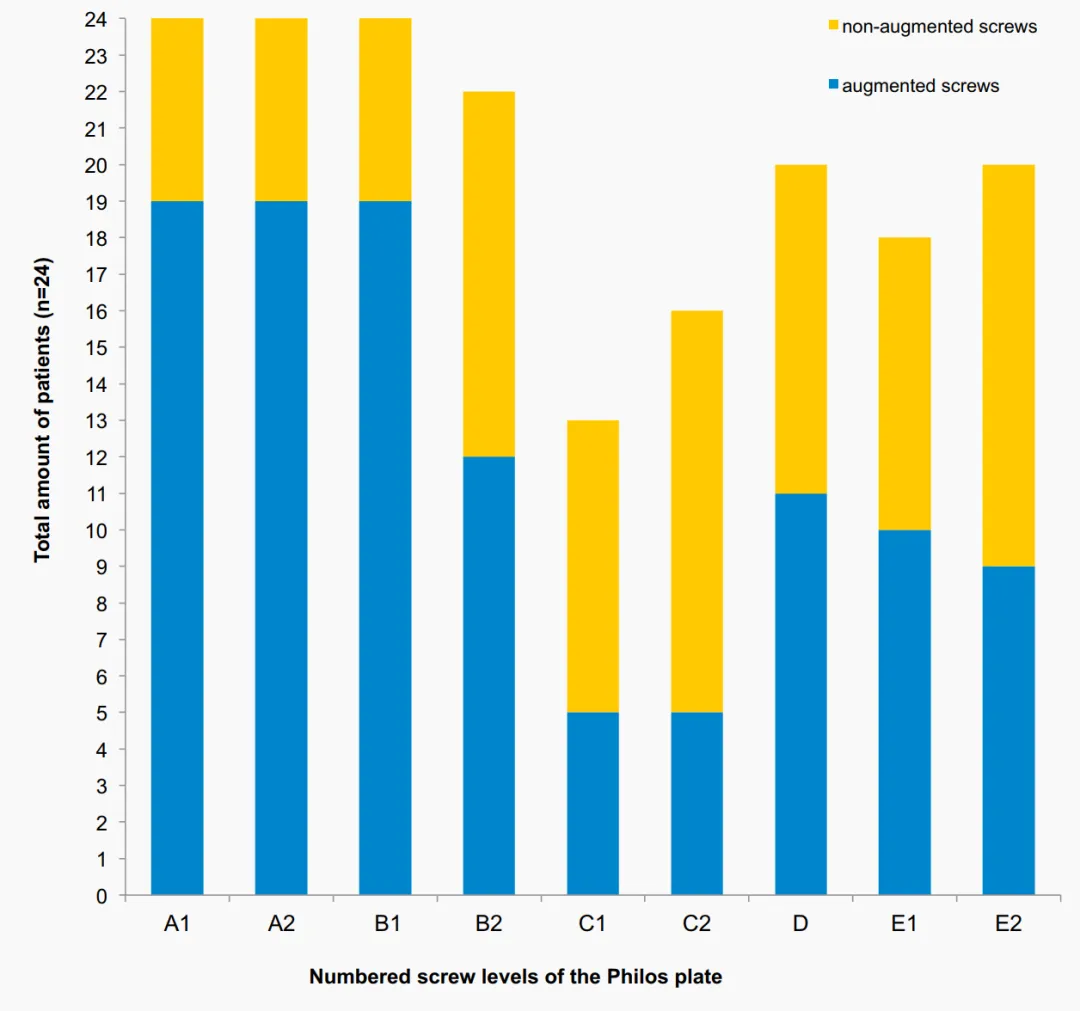
ਇਸ ਅਧਿਐਨ ਵਿੱਚ ਪੇਚ ਟਿਪ ਵਾਧੇ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ 16.7% ਦੀ ਸਮੁੱਚੀ ਸੋਧ ਦਰ PHF ਵਿੱਚ ਰਵਾਇਤੀ ਐਂਗੁਲਰ ਸਥਿਰੀਕਰਨ ਪਲੇਟਾਂ ਲਈ ਪਹਿਲਾਂ ਪ੍ਰਕਾਸ਼ਿਤ ਸੋਧ ਦਰਾਂ ਦੀ ਘੱਟ ਸੀਮਾ ਦੇ ਅੰਦਰ ਹੈ, ਜਿਸ ਨੇ ਬਜ਼ੁਰਗ ਆਬਾਦੀ ਵਿੱਚ 13% ਤੋਂ 28% ਤੱਕ ਸੋਧ ਦਰਾਂ ਦਿਖਾਈਆਂ ਹਨ। ਕੋਈ ਇੰਤਜ਼ਾਰ ਨਹੀਂ। ਹੈਂਗ ਐਟ ਅਲ ਦੁਆਰਾ ਕੀਤੇ ਗਏ ਸੰਭਾਵੀ, ਬੇਤਰਤੀਬ, ਨਿਯੰਤਰਿਤ ਮਲਟੀਸੈਂਟਰ ਅਧਿਐਨ ਨੇ ਸੀਮੈਂਟ ਪੇਚ ਵਾਧੇ ਦਾ ਲਾਭ ਨਹੀਂ ਦਿਖਾਇਆ। 1-ਸਾਲ ਦਾ ਫਾਲੋ-ਅਪ ਪੂਰਾ ਕਰਨ ਵਾਲੇ ਕੁੱਲ 65 ਮਰੀਜ਼ਾਂ ਵਿੱਚੋਂ, 9 ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਅਤੇ 3 ਵਾਧੇ ਸਮੂਹ ਵਿੱਚ ਮਕੈਨੀਕਲ ਅਸਫਲਤਾ ਆਈ। AVN 2 ਮਰੀਜ਼ਾਂ (10.3%) ਵਿੱਚ ਅਤੇ 2 ਮਰੀਜ਼ਾਂ (5.6%) ਵਿੱਚ ਗੈਰ-ਵਧਾਏ ਸਮੂਹ ਵਿੱਚ ਦੇਖਿਆ ਗਿਆ। ਕੁੱਲ ਮਿਲਾ ਕੇ, ਦੋਵਾਂ ਸਮੂਹਾਂ ਵਿਚਕਾਰ ਪ੍ਰਤੀਕੂਲ ਘਟਨਾਵਾਂ ਅਤੇ ਕਲੀਨਿਕਲ ਨਤੀਜਿਆਂ ਦੀ ਮੌਜੂਦਗੀ ਵਿੱਚ ਕੋਈ ਮਹੱਤਵਪੂਰਨ ਅੰਤਰ ਨਹੀਂ ਸਨ। ਹਾਲਾਂਕਿ ਇਹ ਅਧਿਐਨ ਕਲੀਨਿਕਲ ਅਤੇ ਰੇਡੀਓਲੋਜੀਕਲ ਨਤੀਜਿਆਂ 'ਤੇ ਕੇਂਦ੍ਰਿਤ ਸਨ, ਉਨ੍ਹਾਂ ਨੇ ਰੇਡੀਓਗ੍ਰਾਫਾਂ ਦਾ ਇਸ ਅਧਿਐਨ ਵਾਂਗ ਵਿਸਥਾਰ ਵਿੱਚ ਮੁਲਾਂਕਣ ਨਹੀਂ ਕੀਤਾ। ਕੁੱਲ ਮਿਲਾ ਕੇ, ਰੇਡੀਓਲੋਜੀਕਲ ਤੌਰ 'ਤੇ ਖੋਜੀਆਂ ਗਈਆਂ ਪੇਚੀਦਗੀਆਂ ਇਸ ਅਧਿਐਨ ਵਿੱਚ ਸਮਾਨ ਸਨ। ਇਹਨਾਂ ਵਿੱਚੋਂ ਕਿਸੇ ਵੀ ਅਧਿਐਨ ਨੇ ਹੈਂਗ ਐਟ ਅਲ ਦੇ ਅਧਿਐਨ ਨੂੰ ਛੱਡ ਕੇ, ਇੰਟਰਾ-ਆਰਟੀਕੂਲਰ ਸੀਮਿੰਟ ਲੀਕੇਜ ਦੀ ਰਿਪੋਰਟ ਨਹੀਂ ਕੀਤੀ, ਜਿਨ੍ਹਾਂ ਨੇ ਇੱਕ ਮਰੀਜ਼ ਵਿੱਚ ਇਸ ਪ੍ਰਤੀਕੂਲ ਘਟਨਾ ਨੂੰ ਦੇਖਿਆ। ਮੌਜੂਦਾ ਅਧਿਐਨ ਵਿੱਚ, ਪ੍ਰਾਇਮਰੀ ਪੇਚ ਪ੍ਰਵੇਸ਼ ਦੋ ਵਾਰ ਪੱਧਰ C 'ਤੇ ਅਤੇ ਇੱਕ ਵਾਰ ਪੱਧਰ E 'ਤੇ ਦੇਖਿਆ ਗਿਆ, ਬਾਅਦ ਵਿੱਚ ਬਿਨਾਂ ਕਿਸੇ ਕਲੀਨਿਕਲ ਸਾਰਥਕਤਾ ਦੇ ਇੰਟਰਾ-ਆਰਟੀਕੂਲਰ ਸੀਮਿੰਟ ਲੀਕੇਜ ਦੇ। ਹਰੇਕ ਪੇਚ 'ਤੇ ਸੀਮਿੰਟ ਵਾਧਾ ਲਾਗੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਫਲੋਰੋਸਕੋਪਿਕ ਨਿਯੰਤਰਣ ਅਧੀਨ ਕੰਟ੍ਰਾਸਟ ਸਮੱਗਰੀ ਟੀਕਾ ਲਗਾਈ ਗਈ ਸੀ। ਹਾਲਾਂਕਿ, ਸੀਮਿੰਟ ਲਗਾਉਣ ਤੋਂ ਪਹਿਲਾਂ ਕਿਸੇ ਵੀ ਪ੍ਰਾਇਮਰੀ ਪੇਚ ਪ੍ਰਵੇਸ਼ ਨੂੰ ਰੱਦ ਕਰਨ ਲਈ ਵੱਖ-ਵੱਖ ਬਾਂਹ ਦੀਆਂ ਸਥਿਤੀਆਂ 'ਤੇ ਵੱਖ-ਵੱਖ ਰੇਡੀਓਗ੍ਰਾਫਿਕ ਦ੍ਰਿਸ਼ ਕੀਤੇ ਜਾਣੇ ਚਾਹੀਦੇ ਹਨ ਅਤੇ ਵਧੇਰੇ ਧਿਆਨ ਨਾਲ ਮੁਲਾਂਕਣ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਮੁੱਖ ਪੇਚ ਪ੍ਰਵੇਸ਼ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਸੀਮਿੰਟ ਲੀਕੇਜ ਦੇ ਉੱਚ ਜੋਖਮ ਦੇ ਕਾਰਨ ਪੱਧਰ C (ਸਕ੍ਰੂ ਡਾਇਵਰਜੈਂਟ ਕੌਂਫਿਗਰੇਸ਼ਨ) 'ਤੇ ਪੇਚਾਂ ਦੀ ਸੀਮਿੰਟ ਮਜ਼ਬੂਤੀ ਤੋਂ ਬਚਣਾ ਚਾਹੀਦਾ ਹੈ। ਇਸ ਫ੍ਰੈਕਚਰ ਪੈਟਰਨ (2 ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਦੇਖਿਆ ਗਿਆ) ਵਿੱਚ ਦੇਖੇ ਗਏ ਇੰਟਰਾਆਰਟੀਕੂਲਰ ਲੀਕੇਜ ਦੀ ਉੱਚ ਸੰਭਾਵਨਾ ਦੇ ਕਾਰਨ ਹਿਊਮਰਲ ਹੈੱਡ ਫ੍ਰੈਕਚਰ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਸੀਮਿੰਟ ਪੇਚ ਟਿਪ ਵਾਧਾ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ।
VI. ਸਿੱਟਾ।
ਪੀਐਮਐਮਏ ਸੀਮਿੰਟ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਐਂਗਲ-ਸਟੈਬਲਾਈਜ਼ਡ ਪਲੇਟਾਂ ਵਾਲੇ ਪੀਐਚਐਫ ਦੇ ਇਲਾਜ ਵਿੱਚ, ਸੀਮਿੰਟ ਸਕ੍ਰੂ ਟਿਪ ਔਗਮੈਂਟੇਸ਼ਨ ਇੱਕ ਭਰੋਸੇਮੰਦ ਸਰਜੀਕਲ ਤਕਨੀਕ ਹੈ ਜੋ ਹੱਡੀ ਵਿੱਚ ਇਮਪਲਾਂਟ ਦੇ ਫਿਕਸੇਸ਼ਨ ਨੂੰ ਵਧਾਉਂਦੀ ਹੈ, ਜਿਸਦੇ ਨਤੀਜੇ ਵਜੋਂ ਓਸਟੀਓਪੋਰੋਟਿਕ ਮਰੀਜ਼ਾਂ ਵਿੱਚ 4.2% ਦੀ ਘੱਟ ਸੈਕੰਡਰੀ ਡਿਸਪਲੇਸਮੈਂਟ ਦਰ ਹੁੰਦੀ ਹੈ। ਮੌਜੂਦਾ ਸਾਹਿਤ ਦੇ ਮੁਕਾਬਲੇ, ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ (ਏਵੀਐਨ) ਦੀ ਵਧੀ ਹੋਈ ਘਟਨਾ ਮੁੱਖ ਤੌਰ 'ਤੇ ਗੰਭੀਰ ਫ੍ਰੈਕਚਰ ਪੈਟਰਨਾਂ ਵਿੱਚ ਦੇਖੀ ਗਈ ਸੀ ਅਤੇ ਇਸ ਨੂੰ ਧਿਆਨ ਵਿੱਚ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ। ਸੀਮਿੰਟ ਲਗਾਉਣ ਤੋਂ ਪਹਿਲਾਂ, ਕਿਸੇ ਵੀ ਅੰਦਰੂਨੀ ਸੀਮਿੰਟ ਲੀਕੇਜ ਨੂੰ ਕੰਟ੍ਰਾਸਟ ਮੀਡੀਅਮ ਪ੍ਰਸ਼ਾਸਨ ਦੁਆਰਾ ਧਿਆਨ ਨਾਲ ਬਾਹਰ ਰੱਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ। ਹਿਊਮਰਲ ਹੈੱਡ ਫ੍ਰੈਕਚਰ ਵਿੱਚ ਅੰਦਰੂਨੀ ਸੀਮਿੰਟ ਲੀਕੇਜ ਦੇ ਉੱਚ ਜੋਖਮ ਦੇ ਕਾਰਨ, ਅਸੀਂ ਇਸ ਫ੍ਰੈਕਚਰ ਵਿੱਚ ਸੀਮਿੰਟ ਸਕ੍ਰੂ ਟਿਪ ਔਗਮੈਂਟੇਸ਼ਨ ਦੀ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕਰਦੇ ਹਾਂ।
ਪੋਸਟ ਸਮਾਂ: ਅਗਸਤ-06-2024










