ਨੇਵੀਕੂਲਰ ਮੈਲੂਨੀਅਨ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਸਾਰੇ ਤੀਬਰ ਫ੍ਰੈਕਚਰ ਦੇ ਲਗਭਗ 5-15% ਵਿੱਚ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਨੇਵੀਕੂਲਰ ਨੈਕਰੋਸਿਸ ਲਗਭਗ 3% ਵਿੱਚ ਹੁੰਦਾ ਹੈ। ਨੇਵੀਕੂਲਰ ਮੈਲੂਨੀਅਨ ਲਈ ਜੋਖਮ ਦੇ ਕਾਰਕਾਂ ਵਿੱਚ ਖੁੰਝਿਆ ਜਾਂ ਦੇਰੀ ਨਾਲ ਨਿਦਾਨ, ਫ੍ਰੈਕਚਰ ਲਾਈਨ ਦੀ ਨੇੜਤਾ, 1 ਮਿਲੀਮੀਟਰ ਤੋਂ ਵੱਧ ਵਿਸਥਾਪਨ, ਅਤੇ ਕਾਰਪਲ ਅਸਥਿਰਤਾ ਦੇ ਨਾਲ ਫ੍ਰੈਕਚਰ ਸ਼ਾਮਲ ਹਨ। ਜੇਕਰ ਇਲਾਜ ਨਾ ਕੀਤਾ ਜਾਵੇ, ਤਾਂ ਨੇਵੀਕੂਲਰ ਓਸਟੀਓਚੌਂਡ੍ਰਲ ਨੋਨਯੂਨੀਅਨ ਅਕਸਰ ਦੁਖਦਾਈ ਗਠੀਏ ਨਾਲ ਜੁੜਿਆ ਹੁੰਦਾ ਹੈ, ਜਿਸਨੂੰ ਨੇਵੀਕੂਲਰ ਓਸਟੀਓਚੌਂਡ੍ਰਲ ਨੋਨਯੂਨੀਅਨ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਜਿਸ ਨੂੰ ਢਹਿਣ ਵਾਲੇ ਓਸਟੀਓਆਰਥਾਈਟਿਸ ਦੇ ਨਾਲ ਵੀ ਜਾਣਿਆ ਜਾਂਦਾ ਹੈ।
ਨਾੜੀਦਾਰ ਫਲੈਪ ਦੇ ਨਾਲ ਜਾਂ ਬਿਨਾਂ ਹੱਡੀਆਂ ਦੀ ਗ੍ਰਾਫਟਿੰਗ ਨੂੰ ਨੇਵੀਕੂਲਰ ਓਸਟੀਓਕੌਂਡ੍ਰਲ ਨੋਨਯੂਨੀਅਨ ਦੇ ਇਲਾਜ ਲਈ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਪ੍ਰੌਕਸੀਮਲ ਪੋਲ ਦੇ ਓਸਟੀਓਨੇਕ੍ਰੋਸਿਸ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ, ਨਾੜੀਦਾਰ ਟਿਪ ਤੋਂ ਬਿਨਾਂ ਹੱਡੀਆਂ ਦੀ ਗ੍ਰਾਫਟਿੰਗ ਦੇ ਨਤੀਜੇ ਅਸੰਤੁਸ਼ਟ ਹਨ, ਅਤੇ ਹੱਡੀਆਂ ਦੀ ਇਲਾਜ ਦਰ ਸਿਰਫ 40%-67% ਹੈ। ਇਸਦੇ ਉਲਟ, ਨਾੜੀਦਾਰ ਫਲੈਪਾਂ ਵਾਲੇ ਹੱਡੀਆਂ ਦੇ ਗ੍ਰਾਫਟਾਂ ਦੀ ਇਲਾਜ ਦਰ 88%-91% ਤੱਕ ਉੱਚੀ ਹੋ ਸਕਦੀ ਹੈ। ਕਲੀਨਿਕਲ ਅਭਿਆਸ ਵਿੱਚ ਮੁੱਖ ਨਾੜੀਦਾਰ ਹੱਡੀਆਂ ਦੇ ਫਲੈਪਾਂ ਵਿੱਚ 1,2-ICSRA-ਟਿਪਡ ਡਿਸਟਲ ਰੇਡੀਅਸ ਫਲੈਪ, ਹੱਡੀਆਂ ਦੀ ਗ੍ਰਾਫਟ + ਨਾੜੀਦਾਰ ਬੰਡਲ ਇਮਪਲਾਂਟ, ਪਾਮਰ ਰੇਡੀਅਸ ਫਲੈਪ, ਨਾੜੀਦਾਰ ਟਿਪ ਦੇ ਨਾਲ ਮੁਫਤ ਇਲੀਆਕ ਹੱਡੀ ਫਲੈਪ, ਅਤੇ ਮੈਡੀਅਲ ਫੇਮੋਰਲ ਕੰਡੀਲਰ ਹੱਡੀ ਫਲੈਪ (MFC VBG), ਆਦਿ ਸ਼ਾਮਲ ਹਨ। ਨਾੜੀਦਾਰ ਟਿਪ ਨਾਲ ਹੱਡੀਆਂ ਦੀ ਗ੍ਰਾਫਟਿੰਗ ਦੇ ਨਤੀਜੇ ਤਸੱਲੀਬਖਸ਼ ਹਨ। ਮੈਟਾਕਾਰਪਲ ਢਹਿਣ ਵਾਲੇ ਨਾੜੀਦਾਰ ਫ੍ਰੈਕਚਰ ਦੇ ਇਲਾਜ ਵਿੱਚ ਮੁਫਤ MFC VBG ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਦਿਖਾਇਆ ਗਿਆ ਹੈ, ਅਤੇ MFC VBG ਮੁੱਖ ਟ੍ਰੋਫਿਕ ਸ਼ਾਖਾ ਵਜੋਂ ਉਤਰਦੀ ਗੋਡੇ ਦੀ ਧਮਣੀ ਦੀ ਆਰਟੀਕੂਲਰ ਸ਼ਾਖਾ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਹੋਰ ਫਲੈਪਾਂ ਦੇ ਮੁਕਾਬਲੇ, MFC VBG ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਆਮ ਆਕਾਰ ਨੂੰ ਬਹਾਲ ਕਰਨ ਲਈ ਕਾਫ਼ੀ ਢਾਂਚਾਗਤ ਸਹਾਇਤਾ ਪ੍ਰਦਾਨ ਕਰਦਾ ਹੈ, ਖਾਸ ਕਰਕੇ ਝੁਕੀ ਹੋਈ ਪਿੱਠ ਦੀ ਵਿਗਾੜ ਦੇ ਨਾਲ ਨੇਵੀਕੂਲਰ ਫ੍ਰੈਕਚਰ ਓਸਟੀਓਕੌਂਡ੍ਰੋਸਿਸ ਵਿੱਚ (ਚਿੱਤਰ 1)। ਪ੍ਰਗਤੀਸ਼ੀਲ ਕਾਰਪਲ ਢਹਿਣ ਦੇ ਨਾਲ ਨੇਵੀਕੂਲਰ ਓਸਟੀਓਕੌਂਡ੍ਰਲ ਓਸਟੀਓਨੇਕ੍ਰੋਸਿਸ ਦੇ ਇਲਾਜ ਵਿੱਚ, 1,2-ICSRA-ਟਿਪਡ ਡਿਸਟਲ ਰੇਡੀਅਸ ਫਲੈਪ ਦੀ ਹੱਡੀ ਦੇ ਇਲਾਜ ਦੀ ਦਰ ਸਿਰਫ 40% ਦੱਸੀ ਗਈ ਹੈ, ਜਦੋਂ ਕਿ MFC VBG ਦੀ ਹੱਡੀ ਦੇ ਇਲਾਜ ਦੀ ਦਰ 100% ਹੈ।
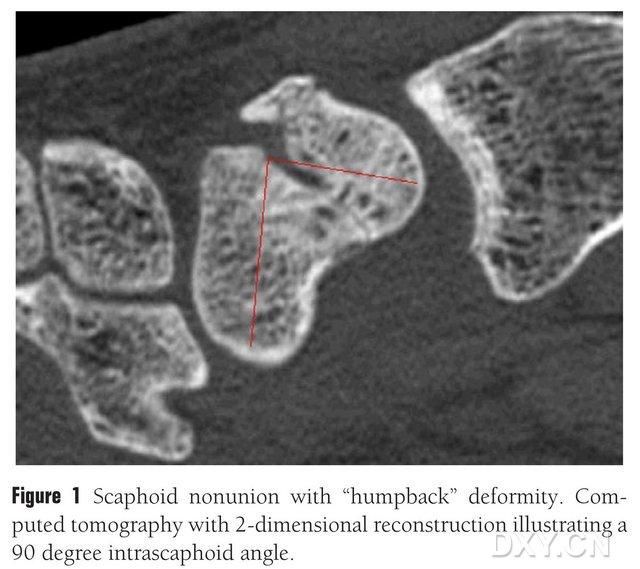
ਚਿੱਤਰ 1. "ਪਿੱਠ ਝੁਕਾਉਣ ਵਾਲੀ" ਵਿਕਾਰ ਵਾਲੀ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦਾ ਫ੍ਰੈਕਚਰ, CT ਲਗਭਗ 90° ਦੇ ਕੋਣ 'ਤੇ ਨੇਵੀਕੂਲਰ ਹੱਡੀਆਂ ਦੇ ਵਿਚਕਾਰ ਫ੍ਰੈਕਚਰ ਬਲਾਕ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ।
ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ ਦੀ ਤਿਆਰੀ
ਪ੍ਰਭਾਵਿਤ ਗੁੱਟ ਦੀ ਸਰੀਰਕ ਜਾਂਚ ਤੋਂ ਬਾਅਦ, ਗੁੱਟ ਦੇ ਢਹਿਣ ਦੀ ਡਿਗਰੀ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਇਮੇਜਿੰਗ ਅਧਿਐਨ ਕੀਤੇ ਜਾਣੇ ਚਾਹੀਦੇ ਹਨ। ਫ੍ਰੈਕਚਰ ਦੀ ਸਥਿਤੀ, ਵਿਸਥਾਪਨ ਦੀ ਡਿਗਰੀ, ਅਤੇ ਟੁੱਟੇ ਹੋਏ ਸਿਰੇ ਦੇ ਰੀਸੋਰਪਸ਼ਨ ਜਾਂ ਸਕਲੇਰੋਸਿਸ ਦੀ ਮੌਜੂਦਗੀ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਸਾਦੇ ਰੇਡੀਓਗ੍ਰਾਫ ਲਾਭਦਾਇਕ ਹਨ। ≤1.52 ਦੇ ਸੋਧੇ ਹੋਏ ਗੁੱਟ ਉਚਾਈ ਅਨੁਪਾਤ (ਉਚਾਈ/ਚੌੜਾਈ) ਜਾਂ 15° ਤੋਂ ਵੱਧ ਦੇ ਰੇਡੀਅਲ ਲੂਨੇਟ ਐਂਗਲ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਗੁੱਟ ਦੇ ਢਹਿਣ, ਗੁੱਟ ਦੀ ਡੋਰਸਲ ਅਸਥਿਰਤਾ (DISI) ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਪੋਸਟਰੀਅਰ ਐਂਟੀਰੀਅਰ ਚਿੱਤਰਾਂ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। MRI ਜਾਂ CT ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਖਰਾਬ ਹੋਣ ਜਾਂ ਓਸਟੀਓਨੇਕ੍ਰੋਸਿਸ ਦਾ ਨਿਦਾਨ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦੇ ਹਨ। 45° ਤੋਂ ਵੱਧ ਦੇ ਨੇਵੀਕੂਲਰ ਕੋਣ ਵਾਲੇ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਲੇਟਰਲ ਰੇਡੀਓਗ੍ਰਾਫ ਜਾਂ ਤਿਰਛੇ ਸੈਜਿਟਲ CT ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਛੋਟੇ ਹੋਣ ਦਾ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ, ਜਿਸਨੂੰ "ਬੌਇਡ ਬੈਕ ਡਿਫਾਰਮਿਟੀ" ਕਿਹਾ ਜਾਂਦਾ ਹੈ। MRI T1, T2 ਘੱਟ ਸਿਗਨਲ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਨੈਕਰੋਸਿਸ ਦਾ ਸੁਝਾਅ ਦਿੰਦਾ ਹੈ, ਪਰ ਫ੍ਰੈਕਚਰ ਦੇ ਇਲਾਜ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨ ਵਿੱਚ MRI ਦਾ ਕੋਈ ਸਪੱਸ਼ਟ ਮਹੱਤਵ ਨਹੀਂ ਹੈ।
ਸੰਕੇਤ ਅਤੇ ਨਿਰੋਧ:
ਝੁਕੀ ਹੋਈ ਪਿੱਠ ਦੀ ਵਿਗਾੜ ਅਤੇ DISI ਦੇ ਨਾਲ ਨੇਵੀਕੂਲਰ ਓਸਟੀਓਕੌਂਡ੍ਰਲ ਨੋਨਯੂਨੀਅਨ; MRI ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦਾ ਇਸਕੇਮਿਕ ਨੈਕਰੋਸਿਸ, ਟੌਰਨੀਕੇਟ ਦਾ ਇੰਟਰਾਓਪਰੇਟਿਵ ਢਿੱਲਾ ਹੋਣਾ ਅਤੇ ਫ੍ਰੈਕਚਰ ਦਾ ਨਿਰੀਖਣ ਦਰਸਾਉਂਦਾ ਹੈ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦਾ ਟੁੱਟਿਆ ਹੋਇਆ ਸਿਰਾ ਅਜੇ ਵੀ ਚਿੱਟਾ ਸਕਲੇਰੋਟਿਕ ਹੱਡੀ ਹੈ; ਸ਼ੁਰੂਆਤੀ ਵੇਜ ਹੱਡੀ ਗ੍ਰਾਫਟਿੰਗ ਜਾਂ ਸਕ੍ਰੂ ਅੰਦਰੂਨੀ ਫਿਕਸੇਸ਼ਨ ਦੀ ਅਸਫਲਤਾ ਲਈ ਇੱਕ ਵੱਡੀ VGB ਸਟ੍ਰਕਚਰਲ ਹੱਡੀ ਗ੍ਰਾਫਟਿੰਗ (>1cm3) ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਰੇਡੀਅਲ ਕਾਰਪਲ ਜੋੜ ਦੇ ਓਸਟੀਓਆਰਥਾਈਟਿਸ ਦੇ ਪ੍ਰੀਓਪਰੇਟਿਵ ਜਾਂ ਇੰਟਰਾਓਪਰੇਟਿਵ ਖੋਜਾਂ; ਜੇਕਰ ਢਹਿ ਰਹੇ ਓਸਟੀਓਆਰਥਾਈਟਿਸ ਦੇ ਨਾਲ ਮਹੱਤਵਪੂਰਨ ਨੇਵੀਕੂਲਰ ਮੈਲੂਨੀਅਨ ਹੋਇਆ ਹੈ, ਤਾਂ ਗੁੱਟ ਦੇ ਡੀਨਰਵੇਸ਼ਨ, ਨੇਵੀਕੂਲਰ ਓਸਟੀਓਟੋਮੀ, ਚਤੁਰਭੁਜ ਫਿਊਜ਼ਨ, ਪ੍ਰੌਕਸੀਮਲ ਕਾਰਪਲ ਓਸਟੀਓਟੋਮੀ, ਕੁੱਲ ਕਾਰਪਲ ਫਿਊਜ਼ਨ, ਆਦਿ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ; ਨੇਵੀਕੂਲਰ ਮੈਲੂਨੀਅਨ, ਪ੍ਰੌਕਸੀਮਲ ਨੈਕਰੋਸਿਸ, ਪਰ ਆਮ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਰੂਪ ਵਿਗਿਆਨ ਦੇ ਨਾਲ (ਉਦਾਹਰਨ ਲਈ, ਪ੍ਰੌਕਸੀਮਲ ਪੋਲ ਨੂੰ ਮਾੜੀ ਖੂਨ ਦੀ ਸਪਲਾਈ ਦੇ ਨਾਲ ਗੈਰ-ਵਿਸਥਾਪਿਤ ਨੇਵੀਕੂਲਰ ਫ੍ਰੈਕਚਰ); ਓਸਟੀਓਨੇਕ੍ਰੋਸਿਸ ਤੋਂ ਬਿਨਾਂ ਨੇਵੀਕੂਲਰ ਮੈਲੂਨੀਅਨ ਦਾ ਛੋਟਾ ਹੋਣਾ। (1,2-ICSRA ਨੂੰ ਇੱਕ ਦੂਰੀ ਦੇ ਰੇਡੀਅਸ ਫਲੈਪ ਦੇ ਬਦਲ ਵਜੋਂ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ)।
ਅਪਲਾਈਡ ਐਨਾਟੋਮੀ
MFC VBG ਨੂੰ ਕਈ ਛੋਟੀਆਂ ਇੰਟਰੋਸਸੀਅਸ ਟ੍ਰੋਫੋਬਲਾਸਟਿਕ ਨਾੜੀਆਂ (ਔਸਤਨ 30, 20-50) ਦੁਆਰਾ ਸਪਲਾਈ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਸਭ ਤੋਂ ਵੱਧ ਭਰਪੂਰ ਖੂਨ ਦੀ ਸਪਲਾਈ ਮੱਧਮ ਫੀਮੋਰਲ ਕੰਡਾਈਲ (ਔਸਤਨ 6.4) ਤੋਂ ਪਿਛਲਾ ਘਟੀਆ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਤੋਂ ਬਾਅਦ ਅਗਲਾ ਸੁਪੀਰੀਅਰ (ਔਸਤਨ 4.9) (ਚਿੱਤਰ 2) ਆਉਂਦਾ ਹੈ। ਇਹ ਟ੍ਰੋਫੋਬਲਾਸਟਿਕ ਨਾੜੀਆਂ ਮੁੱਖ ਤੌਰ 'ਤੇ ਉਤਰਦੀ ਜੈਨੀਕੁਲੇਟ ਧਮਣੀ (DGA) ਅਤੇ/ਜਾਂ ਸੁਪੀਰੀਅਰ ਮੈਡੀਅਲ ਜੈਨੀਕੁਲੇਟ ਧਮਣੀ (SMGA) ਦੁਆਰਾ ਸਪਲਾਈ ਕੀਤੀਆਂ ਜਾਂਦੀਆਂ ਸਨ, ਜੋ ਕਿ ਸਤਹੀ ਫੀਮੋਰਲ ਧਮਣੀ ਦੀ ਇੱਕ ਸ਼ਾਖਾ ਹੈ ਜੋ ਆਰਟੀਕੂਲਰ, ਮਾਸਪੇਸ਼ੀਆਂ ਦੇ ਚਮੜੀ ਦੇ ਹੇਠਲੇ ਹਿੱਸੇ, ਅਤੇ/ਜਾਂ ਸੈਫੇਨਸ ਨਰਵ ਸ਼ਾਖਾਵਾਂ ਨੂੰ ਵੀ ਜਨਮ ਦਿੰਦੀ ਹੈ। DGA ਸਤਹੀ ਫੀਮੋਰਲ ਧਮਣੀ ਤੋਂ ਮੱਧਮ ਮੈਲੀਓਲਸ ਦੇ ਮੱਧਮ ਉੱਤਮਤਾ ਦੇ ਨੇੜੇ, ਜਾਂ ਆਰਟੀਕੂਲਰ ਸਤਹ (10.5-17.5 ਸੈਂਟੀਮੀਟਰ) ਦੇ ਨੇੜੇ 13.7 ਸੈਂਟੀਮੀਟਰ ਦੀ ਦੂਰੀ 'ਤੇ ਉਤਪੰਨ ਹੋਇਆ ਸੀ, ਅਤੇ ਬ੍ਰਾਂਚਿੰਗ ਦੀ ਸਥਿਰਤਾ ਕੈਡੇਵਰਿਕ ਨਮੂਨਿਆਂ ਵਿੱਚ 89% ਸੀ (ਚਿੱਤਰ 3)। ਡੀਜੀਏ ਸਤਹੀ ਫੀਮੋਰਲ ਆਰਟਰੀ ਤੋਂ 13.7 ਸੈਂਟੀਮੀਟਰ (10.5 ਸੈਂਟੀਮੀਟਰ-17.5 ਸੈਂਟੀਮੀਟਰ) ਮੱਧਮ ਮੈਲੀਓਲਸ ਫਿਸ਼ਰ ਦੇ ਨੇੜੇ ਜਾਂ ਆਰਟੀਕੂਲਰ ਸਤਹ ਦੇ ਨੇੜੇ ਉਤਪੰਨ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਇੱਕ ਕੈਡੇਵਰਿਕ ਨਮੂਨਾ 100% ਸ਼ਾਖਾ ਸਥਿਰਤਾ ਅਤੇ ਲਗਭਗ 0.78 ਮਿਲੀਮੀਟਰ ਦਾ ਵਿਆਸ ਦਰਸਾਉਂਦਾ ਹੈ। ਇਸ ਲਈ, ਡੀਜੀਏ ਜਾਂ ਐਸਐਮਜੀਏ ਸਵੀਕਾਰਯੋਗ ਹੈ, ਹਾਲਾਂਕਿ ਪਹਿਲਾ ਟਿਬੀਆ ਲਈ ਵਧੇਰੇ ਢੁਕਵਾਂ ਹੈ ਕਿਉਂਕਿ ਭਾਂਡੇ ਦੀ ਲੰਬਾਈ ਅਤੇ ਵਿਆਸ ਹੁੰਦਾ ਹੈ।
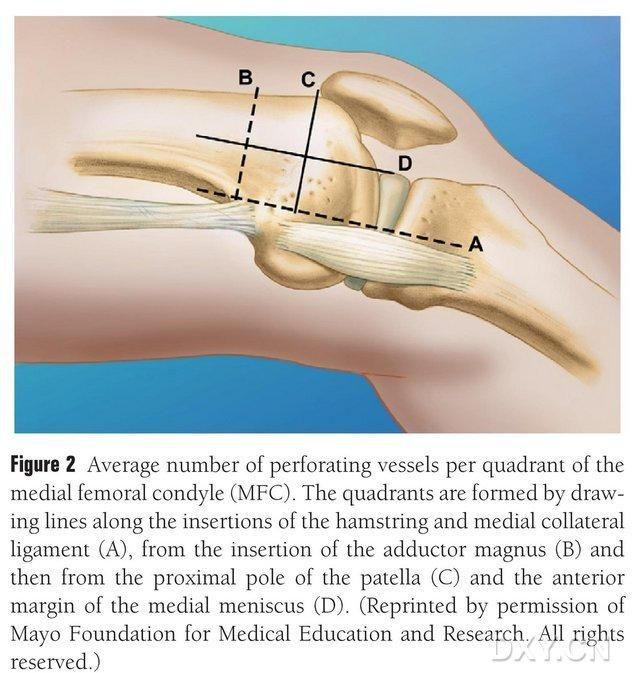
ਚਿੱਤਰ 2. ਸੈਮੀਟੈਂਡੀਨੋਸਸ ਅਤੇ ਮੈਡੀਅਲ ਕੋਲੈਟਰਲ ਲਿਗਾਮੈਂਟ A, ਵੱਡੇ ਟ੍ਰੋਚੈਂਟਰ B ਦੀ ਰੇਖਾ, ਪੈਟੇਲਾ C ਦੇ ਉੱਤਮ ਧਰੁਵ ਦੀ ਰੇਖਾ, ਐਂਟੀਰੀਅਰ ਮੇਨਿਸਕਸ D ਦੀ ਰੇਖਾ ਦੇ ਵਿਚਕਾਰ ਖਿਤਿਜੀ ਰੇਖਾ ਦੇ ਨਾਲ MFC ਟ੍ਰੋਫੋਬਲਾਸਟ ਨਾੜੀਆਂ ਦਾ ਚਾਰ-ਚੌਥਾਈ ਵੰਡ।
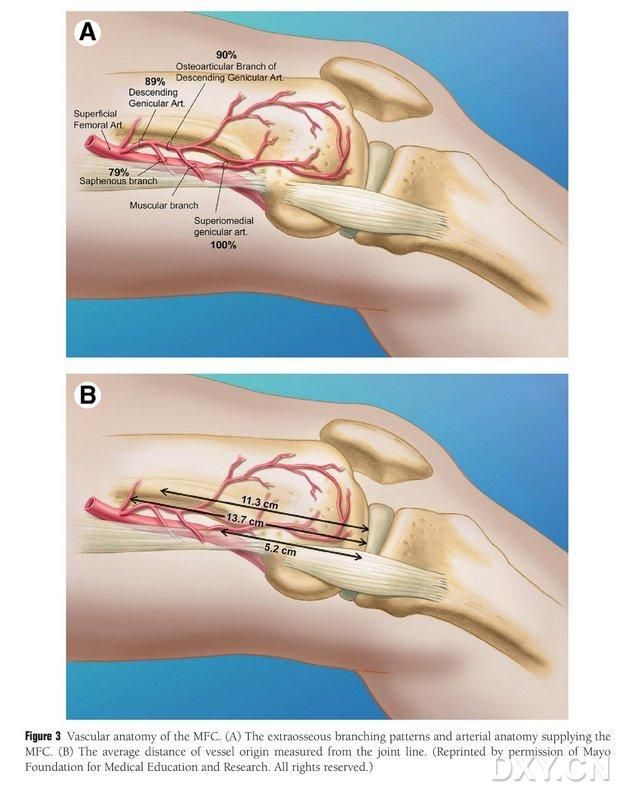
ਚਿੱਤਰ 3. ਐਮਐਫਸੀ ਨਾੜੀ ਸਰੀਰ ਵਿਗਿਆਨ: (ਏ) ਐਕਸਟਰਾਓਸੀਅਸ ਸ਼ਾਖਾਵਾਂ ਅਤੇ ਐਮਐਫਸੀ ਟ੍ਰੋਫੋਬਲਾਸਟਿਕ ਨਾੜੀ ਸਰੀਰ ਵਿਗਿਆਨ, (ਬੀ) ਸੰਯੁਕਤ ਲਾਈਨ ਤੋਂ ਨਾੜੀ ਮੂਲ ਦੀ ਦੂਰੀ
ਸਰਜੀਕਲ ਪਹੁੰਚ
ਮਰੀਜ਼ ਨੂੰ ਜਨਰਲ ਅਨੱਸਥੀਸੀਆ ਦੇ ਅਧੀਨ ਸੁਪਾਈਨ ਸਥਿਤੀ ਵਿੱਚ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ, ਪ੍ਰਭਾਵਿਤ ਅੰਗ ਨੂੰ ਹੱਥ ਦੀ ਸਰਜਰੀ ਟੇਬਲ 'ਤੇ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ। ਆਮ ਤੌਰ 'ਤੇ, ਡੋਨਰ ਹੱਡੀ ਫਲੈਪ ਨੂੰ ਆਈਪਸੀਲੇਟਰਲ ਮੈਡੀਅਲ ਫੀਮੋਰਲ ਕੰਡਾਈਲ ਤੋਂ ਲਿਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਜੋ ਮਰੀਜ਼ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਬੈਸਾਖੀਆਂ ਨਾਲ ਹਿੱਲ ਸਕੇ। ਜੇਕਰ ਗੋਡੇ ਦੇ ਉਸੇ ਪਾਸੇ ਪਿਛਲੇ ਸਦਮੇ ਜਾਂ ਸਰਜਰੀ ਦਾ ਇਤਿਹਾਸ ਹੈ ਤਾਂ ਕੰਟਰਾਲੇਟਰਲ ਗੋਡੇ ਨੂੰ ਵੀ ਚੁਣਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਗੋਡੇ ਨੂੰ ਮੋੜਿਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਕਮਰ ਨੂੰ ਬਾਹਰੀ ਤੌਰ 'ਤੇ ਘੁੰਮਾਇਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਟੌਰਨੀਕੇਟਸ ਉੱਪਰਲੇ ਅਤੇ ਹੇਠਲੇ ਦੋਵੇਂ ਸਿਰਿਆਂ 'ਤੇ ਲਗਾਏ ਜਾਂਦੇ ਹਨ। ਸਰਜੀਕਲ ਪਹੁੰਚ ਵਿਸਤ੍ਰਿਤ ਰਸ ਪਹੁੰਚ ਸੀ, ਜਿਸ ਵਿੱਚ ਚੀਰਾ ਟ੍ਰਾਂਸਵਰਸ ਕਾਰਪਲ ਸੁਰੰਗ ਦੇ ਨੇੜੇ 8 ਸੈਂਟੀਮੀਟਰ ਤੋਂ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਅਤੇ ਰੇਡੀਅਲ ਫਲੈਕਸਰ ਕਾਰਪੀ ਰੇਡੀਅਲਿਸ ਟੈਂਡਨ ਦੇ ਰੇਡੀਅਲ ਕਿਨਾਰੇ ਤੋਂ ਦੂਰ ਤੱਕ ਫੈਲਦਾ ਹੈ, ਅਤੇ ਫਿਰ ਅੰਗੂਠੇ ਦੇ ਅਧਾਰ ਵੱਲ ਟ੍ਰਾਂਸਵਰਸ ਕਾਰਪਲ ਸੁਰੰਗ 'ਤੇ ਫੋਲਡ ਹੁੰਦਾ ਹੈ, ਵੱਡੇ ਟ੍ਰੋਚੈਂਟਰ ਦੇ ਪੱਧਰ 'ਤੇ ਖਤਮ ਹੁੰਦਾ ਹੈ। ਰੇਡੀਅਲ ਲੌਂਗਿਸਿਮਸ ਟੈਂਡਨ ਦੇ ਟੈਂਡਨ ਸ਼ੀਥ ਨੂੰ ਕੱਟਿਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਟੈਂਡਨ ਨੂੰ ਅਲਨਾਰਲੀ ਖਿੱਚਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਨੂੰ ਰੇਡੀਅਲ ਲੂਨੇਟ ਅਤੇ ਰੇਡੀਅਲ ਨੇਵੀਕੂਲਰ ਹੈੱਡ ਲਿਗਾਮੈਂਟਸ ਦੇ ਨਾਲ ਤਿੱਖੇ ਵਿਭਾਜਨ ਦੁਆਰਾ ਉਜਾਗਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਪੈਰੀਫਿਰਲ ਨਰਮ ਟਿਸ਼ੂਆਂ ਨੂੰ ਧਿਆਨ ਨਾਲ ਵੱਖ ਕਰਨ ਦੇ ਨਾਲ, ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਹੋਰ ਐਕਸਪੋਜਰ ਦੀ ਆਗਿਆ ਦੇਣ ਲਈ (ਚਿੱਤਰ 4)। ਗੈਰ-ਯੂਨੀਅਨ ਦੇ ਖੇਤਰ, ਆਰਟੀਕੂਲਰ ਕਾਰਟੀਲੇਜ ਦੀ ਗੁਣਵੱਤਾ ਅਤੇ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਇਸਕੇਮੀਆ ਦੀ ਡਿਗਰੀ ਦੀ ਪੁਸ਼ਟੀ ਕਰੋ। ਟੂਰਨੀਕੇਟ ਨੂੰ ਢਿੱਲਾ ਕਰਨ ਤੋਂ ਬਾਅਦ, ਇਹ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ ਕਿ ਕੀ ਇਸਕੇਮਿਕ ਨੈਕਰੋਸਿਸ ਹੈ, ਲਈ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਪ੍ਰੌਕਸੀਮਲ ਪੋਲ ਦਾ ਨਿਰੀਖਣ ਕਰੋ। ਜੇਕਰ ਨੇਵੀਕੂਲਰ ਨੈਕਰੋਸਿਸ ਰੇਡੀਅਲ ਕਾਰਪਲ ਜਾਂ ਇੰਟਰਕਾਰਪਲ ਗਠੀਏ ਨਾਲ ਸੰਬੰਧਿਤ ਨਹੀਂ ਹੈ, ਤਾਂ MFC VGB ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ।
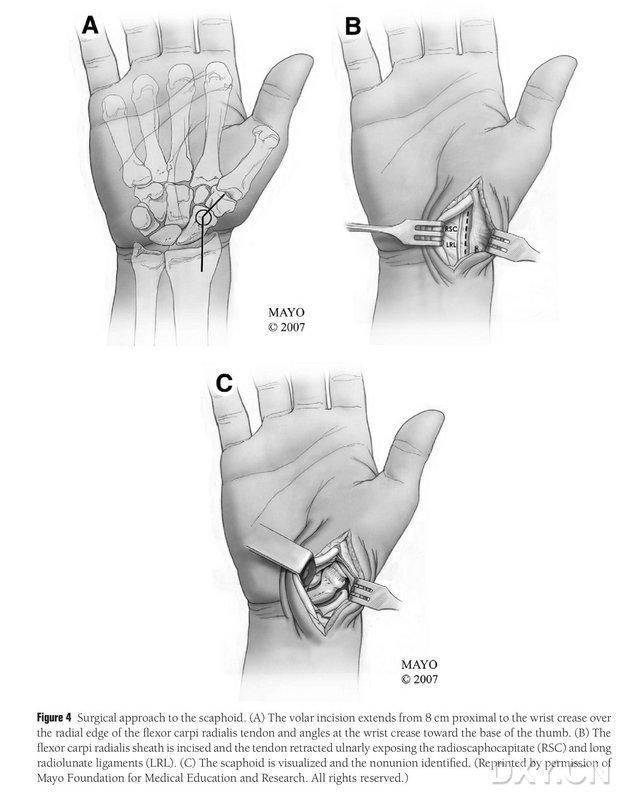
ਚਿੱਤਰ 4. ਨੇਵੀਕੂਲਰ ਸਰਜੀਕਲ ਪਹੁੰਚ: (ਏ) ਚੀਰਾ ਟ੍ਰਾਂਸਵਰਸ ਕਾਰਪਲ ਸੁਰੰਗ ਦੇ 8 ਸੈਂਟੀਮੀਟਰ ਦੇ ਨੇੜੇ ਤੋਂ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਅਤੇ ਰੇਡੀਅਲ ਫਲੈਕਸਰ ਕਾਰਪੀ ਰੇਡੀਅਲਿਸ ਟੈਂਡਨ ਦੇ ਰੇਡੀਅਲ ਕਿਨਾਰੇ ਨੂੰ ਚੀਰਾ ਦੇ ਦੂਰ ਵਾਲੇ ਹਿੱਸੇ ਤੱਕ ਫੈਲਾਉਂਦਾ ਹੈ, ਜੋ ਕਿ ਟ੍ਰਾਂਸਵਰਸ ਕਾਰਪਲ ਸੁਰੰਗ 'ਤੇ ਅੰਗੂਠੇ ਦੇ ਅਧਾਰ ਵੱਲ ਮੋੜਿਆ ਜਾਂਦਾ ਹੈ। (ਬੀ) ਰੇਡੀਅਲ ਲੌਂਗਿਸਿਮਸ ਟੈਂਡਨ ਦੀ ਟੈਂਡਨ ਸ਼ੀਥ ਨੂੰ ਚੀਰਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਟੈਂਡਨ ਨੂੰ ਅਲਨਾਰਲੀ ਖਿੱਚਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਰੇਡੀਅਲ ਲੂਨੇਟ ਅਤੇ ਰੇਡੀਅਲ ਨੇਵੀਕੂਲਰ ਹੈੱਡ ਲਿਗਾਮੈਂਟਸ ਦੇ ਨਾਲ ਤਿੱਖੇ ਵਿਛੋੜੇ ਦੁਆਰਾ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ। (ਸੀ) ਨੇਵੀਕੂਲਰ ਓਸੀਅਸ ਡਿਸਕੰਟੀਨਿਊਟੀ ਦੇ ਖੇਤਰ ਦੀ ਪਛਾਣ ਕਰੋ।
ਇੱਕ 15-20 ਸੈਂਟੀਮੀਟਰ ਲੰਬਾ ਚੀਰਾ ਗੋਡੇ ਦੇ ਜੋੜ ਦੀ ਲਾਈਨ ਦੇ ਨੇੜੇ ਬਣਾਇਆ ਜਾਂਦਾ ਹੈ ਜੋ ਕਿ ਮੱਧਮ ਫੀਮੋਰਲ ਮਾਸਪੇਸ਼ੀ ਦੀ ਪਿਛਲੀ ਸੀਮਾ ਦੇ ਨਾਲ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਮਾਸਪੇਸ਼ੀ ਨੂੰ MFC ਖੂਨ ਦੀ ਸਪਲਾਈ ਨੂੰ ਬੇਨਕਾਬ ਕਰਨ ਲਈ ਅੱਗੇ ਵੱਲ ਖਿੱਚਿਆ ਜਾਂਦਾ ਹੈ (ਚਿੱਤਰ 5)। MFC ਖੂਨ ਦੀ ਸਪਲਾਈ ਆਮ ਤੌਰ 'ਤੇ DGA ਅਤੇ SMGA ਦੀਆਂ ਆਰਟੀਕੂਲਰ ਸ਼ਾਖਾਵਾਂ ਦੁਆਰਾ ਸਪਲਾਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ DGA ਦੀ ਵੱਡੀ ਜੋੜ ਸ਼ਾਖਾ ਅਤੇ ਸੰਬੰਧਿਤ ਨਾੜੀ ਨੂੰ ਲੈ ਕੇ। ਨਾੜੀ ਦੇ ਪੈਰੀਕਲ ਨੂੰ ਨੇੜੇ ਤੋਂ ਮੁਕਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਹੱਡੀਆਂ ਦੀ ਸਤ੍ਹਾ 'ਤੇ ਪੈਰੀਓਸਟੀਅਮ ਅਤੇ ਟ੍ਰੋਫੋਬਲਾਸਟਿਕ ਨਾੜੀਆਂ ਦੀ ਰੱਖਿਆ ਦਾ ਧਿਆਨ ਰੱਖਦੇ ਹੋਏ।
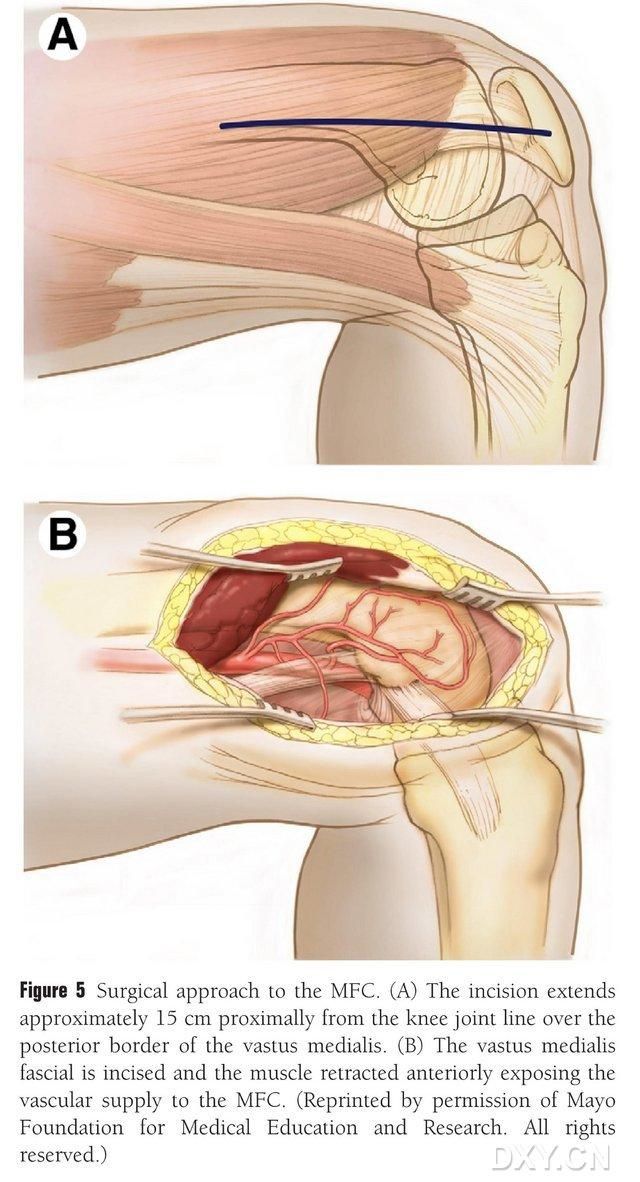
ਚਿੱਤਰ 5. MFC ਤੱਕ ਸਰਜੀਕਲ ਪਹੁੰਚ: (A) ਗੋਡੇ ਦੇ ਜੋੜ ਦੀ ਲਾਈਨ ਤੋਂ ਮੱਧਮ ਫੀਮੋਰਲ ਮਾਸਪੇਸ਼ੀ ਦੇ ਪਿਛਲੇ ਕਿਨਾਰੇ ਦੇ ਨਾਲ ਇੱਕ 15-20 ਸੈਂਟੀਮੀਟਰ ਲੰਬਾ ਚੀਰਾ ਬਣਾਇਆ ਜਾਂਦਾ ਹੈ। (B) MFC ਖੂਨ ਦੀ ਸਪਲਾਈ ਨੂੰ ਬੇਨਕਾਬ ਕਰਨ ਲਈ ਮਾਸਪੇਸ਼ੀ ਨੂੰ ਅੱਗੇ ਵੱਲ ਖਿੱਚਿਆ ਜਾਂਦਾ ਹੈ।
ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੀ ਤਿਆਰੀ
ਨੇਵੀਕੂਲਰ ਡੀਆਈਐਸਆਈ ਵਿਕਾਰ ਨੂੰ ਠੀਕ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਇਮਪਲਾਂਟੇਸ਼ਨ ਤੋਂ ਪਹਿਲਾਂ ਓਸਟੀਓਕੌਂਡ੍ਰਲ ਹੱਡੀ ਗ੍ਰਾਫਟ ਦੇ ਖੇਤਰ ਨੂੰ ਫਲੋਰੋਸਕੋਪੀ ਦੇ ਅਧੀਨ ਗੁੱਟ ਨੂੰ ਮੋੜ ਕੇ ਤਿਆਰ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਤਾਂ ਜੋ ਇੱਕ ਆਮ ਰੇਡੀਅਲ ਲੂਨੇਟ ਐਂਗਲ (ਚਿੱਤਰ 6) ਨੂੰ ਬਹਾਲ ਕੀਤਾ ਜਾ ਸਕੇ। ਰੇਡੀਅਲ ਲੂਨੇਟ ਜੋੜ ਨੂੰ ਠੀਕ ਕਰਨ ਲਈ ਇੱਕ 0.0625-ਫੁੱਟ (ਲਗਭਗ 1.5-ਮਿਲੀਮੀਟਰ) ਕਿਰਸ਼ਨਰ ਪਿੰਨ ਨੂੰ ਡੋਰਸਲ ਤੋਂ ਮੈਟਾਕਾਰਪਲ ਤੱਕ ਪਰਕਿਊਟੇਨੀਅਸਲੀ ਡ੍ਰਿਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਜਦੋਂ ਗੁੱਟ ਸਿੱਧਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਤਾਂ ਨੇਵੀਕੂਲਰ ਮੈਲੂਨੀਅਨ ਗੈਪ ਖੁੱਲ੍ਹ ਜਾਂਦਾ ਹੈ। ਫ੍ਰੈਕਚਰ ਸਪੇਸ ਨੂੰ ਨਰਮ ਟਿਸ਼ੂ ਤੋਂ ਸਾਫ਼ ਕੀਤਾ ਗਿਆ ਸੀ ਅਤੇ ਇੱਕ ਪਲੇਟ ਸਪ੍ਰੈਡਰ ਨਾਲ ਹੋਰ ਖੁੱਲ੍ਹਾ ਰੱਖਿਆ ਗਿਆ ਸੀ। ਹੱਡੀ ਨੂੰ ਸਮਤਲ ਕਰਨ ਅਤੇ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਇੱਕ ਛੋਟੇ ਰਿਸੀਪ੍ਰੋਕੇਟਿੰਗ ਆਰੇ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਇਮਪਲਾਂਟ ਫਲੈਪ ਇੱਕ ਪਾੜੇ ਨਾਲੋਂ ਇੱਕ ਆਇਤਾਕਾਰ ਢਾਂਚੇ ਵਰਗਾ ਹੋਵੇ, ਜਿਸ ਲਈ ਲੋੜ ਹੁੰਦੀ ਹੈ ਕਿ ਨੇਵੀਕੂਲਰ ਗੈਪ ਨੂੰ ਡੋਰਸਲ ਸਾਈਡ ਨਾਲੋਂ ਪਾਮਰ ਸਾਈਡ 'ਤੇ ਇੱਕ ਵਿਸ਼ਾਲ ਗੈਪ ਨਾਲ ਸੰਭਾਲਿਆ ਜਾਵੇ। ਗੈਪ ਨੂੰ ਖੋਲ੍ਹਣ ਤੋਂ ਬਾਅਦ, ਹੱਡੀ ਗ੍ਰਾਫਟ ਦੀ ਹੱਦ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ ਨੁਕਸ ਨੂੰ ਤਿੰਨ ਮਾਪਾਂ ਵਿੱਚ ਮਾਪਿਆ ਜਾਂਦਾ ਹੈ, ਜੋ ਕਿ ਗ੍ਰਾਫਟ ਦੇ ਸਾਰੇ ਪਾਸਿਆਂ 'ਤੇ ਆਮ ਤੌਰ 'ਤੇ 10-12 ਮਿਲੀਮੀਟਰ ਲੰਬਾਈ ਵਾਲਾ ਹੁੰਦਾ ਹੈ।
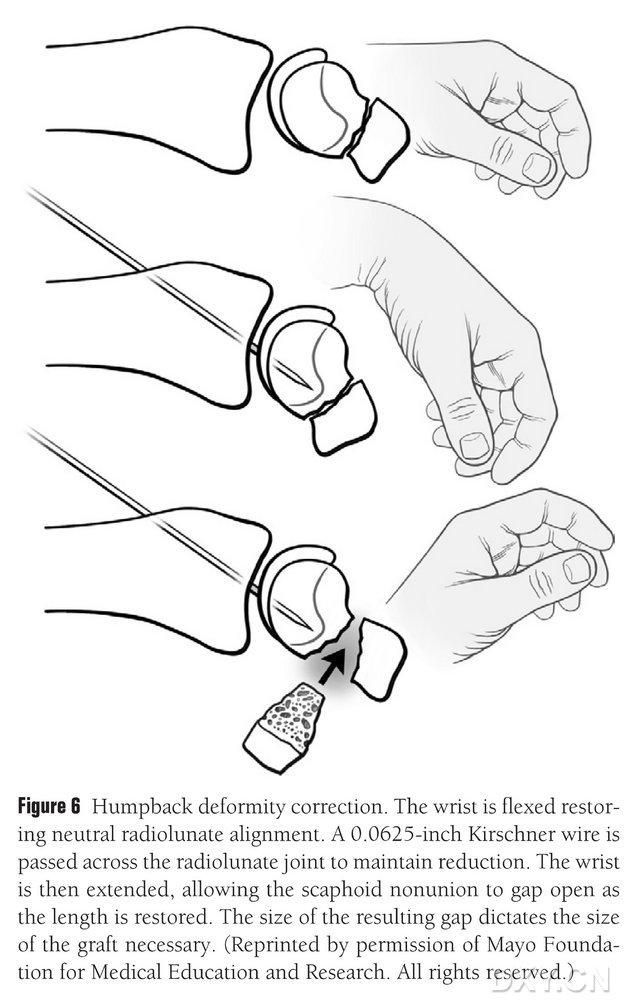
ਚਿੱਤਰ 6. ਆਮ ਰੇਡੀਅਲ-ਲੂਨਰ ਅਲਾਈਨਮੈਂਟ ਨੂੰ ਬਹਾਲ ਕਰਨ ਲਈ ਗੁੱਟ ਦੇ ਫਲੋਰੋਸਕੋਪਿਕ ਫਲੈਕਸਨ ਨਾਲ, ਨੇਵੀਕੂਲਰ ਦੀ ਝੁਕੀ ਹੋਈ ਪਿੱਠ ਦੀ ਵਿਕਾਰਤਾ ਨੂੰ ਠੀਕ ਕਰਨਾ। ਰੇਡੀਅਲ ਲੂਨੇਟ ਜੋੜ ਨੂੰ ਠੀਕ ਕਰਨ ਲਈ ਡੋਰਸਲ ਤੋਂ ਮੈਟਾਕਾਰਪਲ ਤੱਕ ਇੱਕ 0.0625-ਫੁੱਟ (ਲਗਭਗ 1.5-ਮਿਲੀਮੀਟਰ) ਕਿਰਸ਼ਨਰ ਪਿੰਨ ਨੂੰ ਪਰਕਿਊਟੇਨੀਅਸਲੀ ਡ੍ਰਿਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜੋ ਕਿ ਨੇਵੀਕੂਲਰ ਮੈਲੂਨੀਅਨ ਗੈਪ ਨੂੰ ਉਜਾਗਰ ਕਰਦਾ ਹੈ ਅਤੇ ਗੁੱਟ ਨੂੰ ਸਿੱਧਾ ਕਰਨ 'ਤੇ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੀ ਆਮ ਉਚਾਈ ਨੂੰ ਬਹਾਲ ਕਰਦਾ ਹੈ, ਗੈਪ ਦਾ ਆਕਾਰ ਫਲੈਪ ਦੇ ਆਕਾਰ ਦੀ ਭਵਿੱਖਬਾਣੀ ਕਰਦਾ ਹੈ ਜਿਸਨੂੰ ਰੋਕਣ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ।
ਓਸਟੀਓਟੋਮੀ
ਮੈਡੀਅਲ ਫੈਮੋਰਲ ਕੰਡਾਈਲ ਦੇ ਵੈਸਕੁਲਰਾਈਜ਼ਡ ਏਰੀਆ ਨੂੰ ਹੱਡੀਆਂ ਕੱਢਣ ਦੇ ਖੇਤਰ ਵਜੋਂ ਚੁਣਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਹੱਡੀਆਂ ਕੱਢਣ ਦੇ ਖੇਤਰ ਨੂੰ ਢੁਕਵੇਂ ਢੰਗ ਨਾਲ ਚਿੰਨ੍ਹਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਧਿਆਨ ਰੱਖੋ ਕਿ ਮੀਡੀਅਲ ਕੋਲੈਟਰਲ ਲਿਗਾਮੈਂਟ ਨੂੰ ਨੁਕਸਾਨ ਨਾ ਪਹੁੰਚੇ। ਪੈਰੀਓਸਟੀਅਮ ਨੂੰ ਕੱਟਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਲੋੜੀਂਦੇ ਫਲੈਪ ਲਈ ਢੁਕਵੇਂ ਆਕਾਰ ਦੇ ਇੱਕ ਆਇਤਾਕਾਰ ਹੱਡੀ ਫਲੈਪ ਨੂੰ ਇੱਕ ਰਿਸੀਪ੍ਰੋਕੇਟਿੰਗ ਆਰੇ ਨਾਲ ਕੱਟਿਆ ਜਾਂਦਾ ਹੈ, ਫਲੈਪ ਦੀ ਇਕਸਾਰਤਾ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਇੱਕ ਪਾਸੇ 45° 'ਤੇ ਦੂਜਾ ਹੱਡੀ ਬਲਾਕ ਕੱਟਿਆ ਜਾਂਦਾ ਹੈ (ਚਿੱਤਰ 7)। 7). ਫਲੈਪ ਦੀ ਪੇਰੀਓਸਟੀਅਮ, ਕੋਰਟੀਕਲ ਹੱਡੀ ਅਤੇ ਕੈਨਸਲਸ ਹੱਡੀ ਨੂੰ ਵੱਖ ਨਾ ਕਰਨ ਦਾ ਧਿਆਨ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ। ਫਲੈਪ ਰਾਹੀਂ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਨੂੰ ਦੇਖਣ ਲਈ ਹੇਠਲੇ ਸਿਰੇ ਦੇ ਟੂਰਨੀਕੇਟ ਨੂੰ ਛੱਡਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ ਵੈਸਕੁਲਰ ਪੇਡੀਕਲ ਨੂੰ ਘੱਟੋ-ਘੱਟ 6 ਸੈਂਟੀਮੀਟਰ ਲਈ ਨੇੜਿਓਂ ਖਾਲੀ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਤਾਂ ਜੋ ਬਾਅਦ ਵਿੱਚ ਵੈਸਕੁਲਰ ਐਨਾਸਟੋਮੋਸਿਸ ਹੋ ਸਕੇ। ਜੇ ਜ਼ਰੂਰੀ ਹੋਵੇ, ਤਾਂ ਫੈਮੋਰਲ ਕੰਡਾਈਲ ਦੇ ਅੰਦਰ ਥੋੜ੍ਹੀ ਜਿਹੀ ਕੈਨਸਲਸ ਹੱਡੀ ਜਾਰੀ ਰੱਖੀ ਜਾ ਸਕਦੀ ਹੈ। ਫੈਮੋਰਲ ਕੰਡਾਈਲਰ ਨੁਕਸ ਨੂੰ ਹੱਡੀਆਂ ਦੇ ਗ੍ਰਾਫਟ ਬਦਲ ਨਾਲ ਭਰਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਚੀਰਾ ਕੱਢਿਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਪਰਤ ਦਰ ਪਰਤ ਬੰਦ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
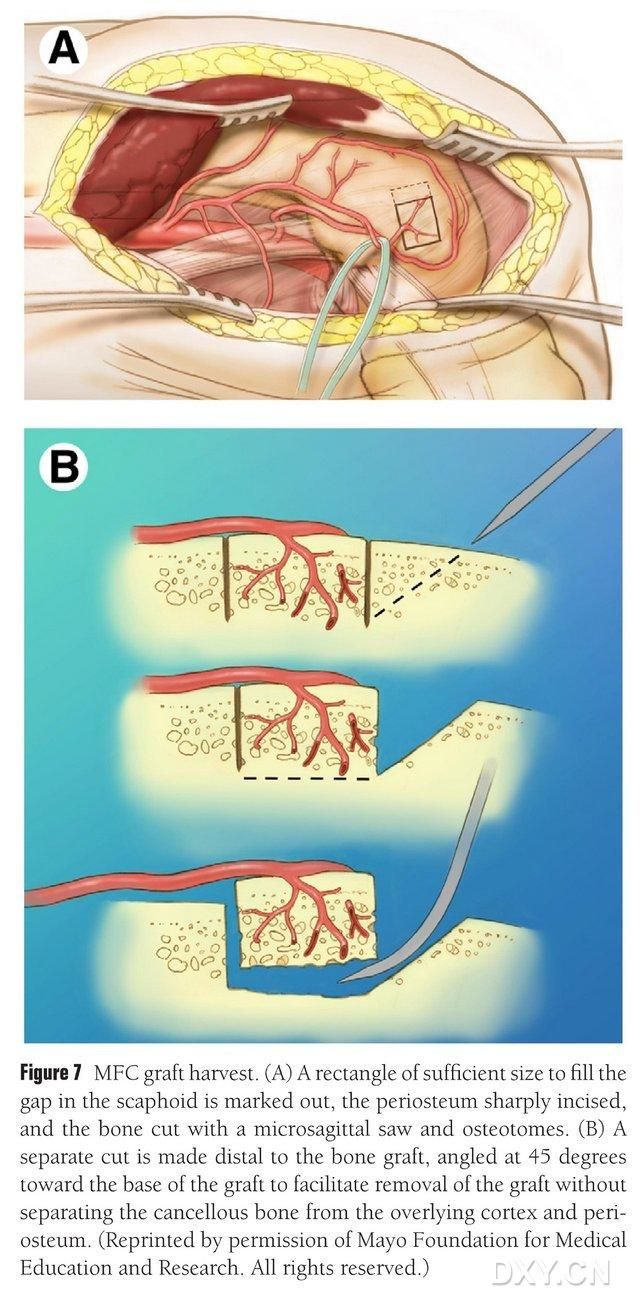
ਚਿੱਤਰ 7. MFC ਹੱਡੀਆਂ ਦੇ ਫਲੈਪ ਨੂੰ ਹਟਾਉਣਾ। (A) ਨੇਵੀਕੂਲਰ ਸਪੇਸ ਨੂੰ ਭਰਨ ਲਈ ਕਾਫ਼ੀ ਓਸਟੀਓਟੋਮੀ ਖੇਤਰ ਨੂੰ ਚਿੰਨ੍ਹਿਤ ਕੀਤਾ ਗਿਆ ਹੈ, ਪੈਰੀਓਸਟੀਅਮ ਨੂੰ ਕੱਟਿਆ ਗਿਆ ਹੈ, ਅਤੇ ਲੋੜੀਂਦੇ ਫਲੈਪ ਲਈ ਢੁਕਵੇਂ ਆਕਾਰ ਦਾ ਇੱਕ ਆਇਤਾਕਾਰ ਹੱਡੀ ਫਲੈਪ ਇੱਕ ਰਿਸੀਪ੍ਰੋਕੇਟਿੰਗ ਆਰਾ ਨਾਲ ਕੱਟਿਆ ਗਿਆ ਹੈ। (B) ਫਲੈਪ ਦੀ ਇਕਸਾਰਤਾ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਹੱਡੀ ਦਾ ਦੂਜਾ ਟੁਕੜਾ 45° 'ਤੇ ਇੱਕ ਪਾਸੇ ਕੱਟਿਆ ਜਾਂਦਾ ਹੈ।
ਫਲੈਪ ਇਮਪਲਾਂਟੇਸ਼ਨ ਅਤੇ ਫਿਕਸੇਸ਼ਨ
ਹੱਡੀਆਂ ਦੇ ਫਲੈਪ ਨੂੰ ਢੁਕਵੇਂ ਆਕਾਰ ਵਿੱਚ ਕੱਟਿਆ ਜਾਂਦਾ ਹੈ, ਇਸ ਗੱਲ ਦਾ ਧਿਆਨ ਰੱਖਦੇ ਹੋਏ ਕਿ ਨਾੜੀ ਦੇ ਪੈਰੀਡੀਕਲ ਨੂੰ ਸੰਕੁਚਿਤ ਨਾ ਕੀਤਾ ਜਾਵੇ ਜਾਂ ਪੈਰੀਓਸਟੀਅਮ ਨੂੰ ਨਾ ਉਤਾਰਿਆ ਜਾਵੇ। ਫਲੈਪ ਨੂੰ ਹੌਲੀ-ਹੌਲੀ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਨੁਕਸ ਦੇ ਖੇਤਰ ਵਿੱਚ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ, ਪਰਕਸ਼ਨ ਤੋਂ ਬਚਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਖੋਖਲੇ ਨੇਵੀਕੂਲਰ ਪੇਚਾਂ ਨਾਲ ਫਿਕਸ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਧਿਆਨ ਰੱਖਿਆ ਗਿਆ ਸੀ ਕਿ ਇਮਪਲਾਂਟ ਕੀਤੇ ਹੱਡੀ ਬਲਾਕ ਦਾ ਪਾਮਰ ਹਾਸ਼ੀਆ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਪਾਮਰ ਹਾਸ਼ੀਏ ਨਾਲ ਫਲੱਸ਼ ਹੋਵੇ ਜਾਂ ਇਹ ਟਕਰਾਅ ਤੋਂ ਬਚਣ ਲਈ ਥੋੜ੍ਹਾ ਜਿਹਾ ਦਬਾਇਆ ਗਿਆ ਹੋਵੇ। ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਰੂਪ ਵਿਗਿਆਨ, ਫੋਰਸ ਲਾਈਨ ਅਤੇ ਪੇਚ ਸਥਿਤੀ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਫਲੋਰੋਸਕੋਪੀ ਕੀਤੀ ਗਈ ਸੀ। ਨਾੜੀ ਫਲੈਪ ਧਮਣੀ ਨੂੰ ਰੇਡੀਅਲ ਧਮਣੀ ਦੇ ਸਿਰੇ ਤੋਂ ਪਾਸੇ ਅਤੇ ਵੇਨਸ ਟਿਪ ਨੂੰ ਰੇਡੀਅਲ ਧਮਣੀ ਦੇ ਸਾਥੀ ਨਾੜੀ ਦੇ ਸਿਰੇ ਤੋਂ ਅੰਤ ਤੱਕ ਐਨਾਸਟੋਮੋਜ਼ ਕਰੋ (ਚਿੱਤਰ 8)। ਜੋੜ ਕੈਪਸੂਲ ਦੀ ਮੁਰੰਮਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਪਰ ਨਾੜੀ ਦੇ ਪੈਰੀਡੀਕਲ ਤੋਂ ਬਚਿਆ ਜਾਂਦਾ ਹੈ।
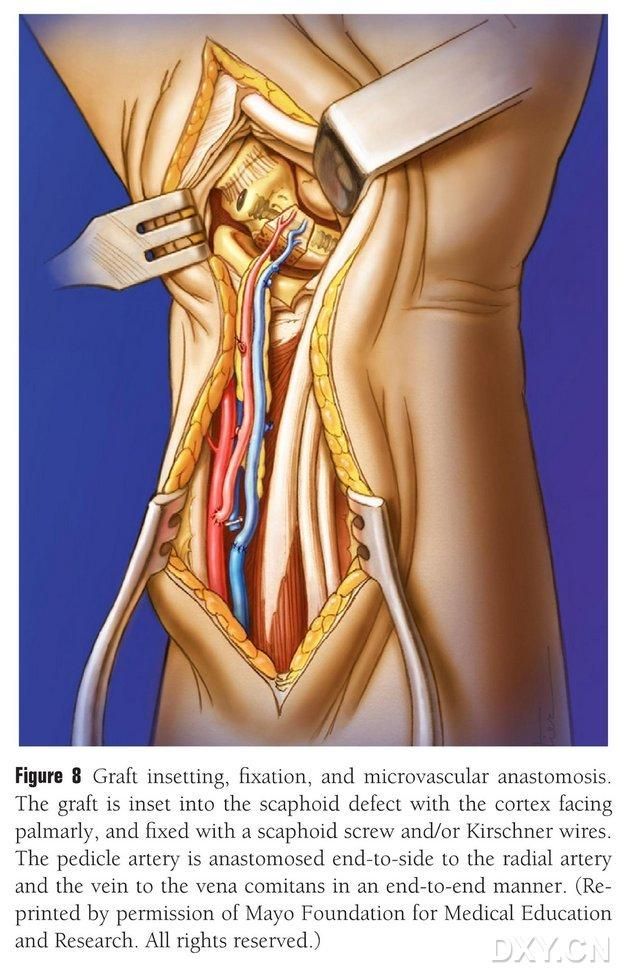
ਚਿੱਤਰ 8. ਹੱਡੀਆਂ ਦੇ ਫਲੈਪ ਇਮਪਲਾਂਟੇਸ਼ਨ, ਫਿਕਸੇਸ਼ਨ, ਅਤੇ ਨਾੜੀ ਦੇ ਐਨਾਸਟੋਮੋਸਿਸ। ਹੱਡੀਆਂ ਦੇ ਫਲੈਪ ਨੂੰ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਨੁਕਸ ਦੇ ਖੇਤਰ ਵਿੱਚ ਹੌਲੀ-ਹੌਲੀ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਖੋਖਲੇ ਨੇਵੀਕੂਲਰ ਪੇਚਾਂ ਜਾਂ ਕਿਰਸ਼ਨਰ ਪਿੰਨਾਂ ਨਾਲ ਫਿਕਸ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਧਿਆਨ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਇਮਪਲਾਂਟ ਕੀਤੇ ਹੱਡੀ ਬਲਾਕ ਦਾ ਮੈਟਾਕਾਰਪਲ ਹਾਸ਼ੀਆ ਨੇਵੀਕੂਲਰ ਹੱਡੀ ਦੇ ਮੈਟਾਕਾਰਪਲ ਹਾਸ਼ੀਏ ਨਾਲ ਫਲੱਸ਼ ਹੋਵੇ ਜਾਂ ਟਕਰਾਅ ਤੋਂ ਬਚਣ ਲਈ ਥੋੜ੍ਹਾ ਜਿਹਾ ਦਬਾਇਆ ਜਾਵੇ। ਰੇਡੀਅਲ ਧਮਣੀ ਨੂੰ ਨਾੜੀ ਫਲੈਪ ਧਮਣੀ ਦਾ ਐਨਾਸਟੋਮੋਸਿਸ ਸਿਰੇ ਤੋਂ ਸਿਰੇ ਤੱਕ ਕੀਤਾ ਗਿਆ ਸੀ, ਅਤੇ ਰੇਡੀਅਲ ਧਮਣੀ ਸਾਥੀ ਨਾੜੀ ਨੂੰ ਨਾੜੀ ਦੀ ਨੋਕ ਸਿਰੇ ਤੋਂ ਸਿਰੇ ਤੱਕ ਕੀਤੀ ਗਈ ਸੀ।
ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਪੁਨਰਵਾਸ
ਓਰਲ ਐਸਪਰੀਨ 325 ਮਿਲੀਗ੍ਰਾਮ ਪ੍ਰਤੀ ਦਿਨ (1 ਮਹੀਨੇ ਲਈ), ਪ੍ਰਭਾਵਿਤ ਅੰਗ ਨੂੰ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਭਾਰ ਚੁੱਕਣ ਦੀ ਆਗਿਆ ਹੈ, ਗੋਡੇ ਨੂੰ ਬ੍ਰੇਕ ਕਰਨ ਨਾਲ ਮਰੀਜ਼ ਦੀ ਬੇਅਰਾਮੀ ਘੱਟ ਸਕਦੀ ਹੈ, ਜੋ ਕਿ ਮਰੀਜ਼ ਦੀ ਸਹੀ ਸਮੇਂ 'ਤੇ ਹਿੱਲਣ ਦੀ ਯੋਗਤਾ 'ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ। ਇੱਕ ਬੈਸਾਖੀ ਦਾ ਕੰਟਰਾਲੇਟਰਲ ਸਹਾਰਾ ਦਰਦ ਨੂੰ ਘਟਾ ਸਕਦਾ ਹੈ, ਪਰ ਬੈਸਾਖੀ ਦਾ ਲੰਬੇ ਸਮੇਂ ਲਈ ਸਹਾਰਾ ਜ਼ਰੂਰੀ ਨਹੀਂ ਹੈ। ਸਰਜਰੀ ਤੋਂ 2 ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਟਾਂਕੇ ਹਟਾ ਦਿੱਤੇ ਗਏ ਸਨ ਅਤੇ ਮੁਏਨਸਟਰ ਜਾਂ ਲੰਬੀ ਬਾਂਹ ਤੋਂ ਅੰਗੂਠੇ ਦੇ ਕਾਸਟ ਨੂੰ 3 ਹਫ਼ਤਿਆਂ ਲਈ ਜਗ੍ਹਾ 'ਤੇ ਰੱਖਿਆ ਗਿਆ ਸੀ। ਉਸ ਤੋਂ ਬਾਅਦ, ਛੋਟੀ ਬਾਂਹ ਤੋਂ ਅੰਗੂਠੇ ਦੇ ਕਾਸਟ ਦੀ ਵਰਤੋਂ ਉਦੋਂ ਤੱਕ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜਦੋਂ ਤੱਕ ਫ੍ਰੈਕਚਰ ਠੀਕ ਨਹੀਂ ਹੋ ਜਾਂਦਾ। ਐਕਸ-ਰੇ 3-6 ਹਫ਼ਤਿਆਂ ਦੇ ਅੰਤਰਾਲ 'ਤੇ ਲਏ ਜਾਂਦੇ ਹਨ, ਅਤੇ ਸੀਟੀ ਦੁਆਰਾ ਫ੍ਰੈਕਚਰ ਦੇ ਇਲਾਜ ਦੀ ਪੁਸ਼ਟੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਬਾਅਦ ਵਿੱਚ, ਸਰਗਰਮ ਅਤੇ ਪੈਸਿਵ ਫਲੈਕਸਨ ਅਤੇ ਐਕਸਟੈਂਸ਼ਨ ਗਤੀਵਿਧੀਆਂ ਹੌਲੀ-ਹੌਲੀ ਸ਼ੁਰੂ ਕੀਤੀਆਂ ਜਾਣੀਆਂ ਚਾਹੀਦੀਆਂ ਹਨ, ਅਤੇ ਕਸਰਤ ਦੀ ਤੀਬਰਤਾ ਅਤੇ ਬਾਰੰਬਾਰਤਾ ਹੌਲੀ-ਹੌਲੀ ਵਧਾਈ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ।
ਮੁੱਖ ਪੇਚੀਦਗੀਆਂ
ਗੋਡਿਆਂ ਦੇ ਜੋੜਾਂ ਦੀਆਂ ਮੁੱਖ ਪੇਚੀਦਗੀਆਂ ਵਿੱਚ ਗੋਡਿਆਂ ਦਾ ਦਰਦ ਜਾਂ ਨਸਾਂ ਦੀ ਸੱਟ ਸ਼ਾਮਲ ਹੈ। ਗੋਡਿਆਂ ਦਾ ਦਰਦ ਮੁੱਖ ਤੌਰ 'ਤੇ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ 6 ਹਫ਼ਤਿਆਂ ਦੇ ਅੰਦਰ ਹੁੰਦਾ ਸੀ, ਅਤੇ ਸੈਫੇਨਸ ਨਰਵ ਦੀ ਸੱਟ ਕਾਰਨ ਕੋਈ ਸੰਵੇਦੀ ਨੁਕਸਾਨ ਜਾਂ ਦਰਦਨਾਕ ਨਿਊਰੋਮਾ ਨਹੀਂ ਪਾਇਆ ਗਿਆ। ਗੁੱਟ ਦੀਆਂ ਮੁੱਖ ਪੇਚੀਦਗੀਆਂ ਵਿੱਚ ਰਿਫ੍ਰੈਕਟਰੀ ਹੱਡੀਆਂ ਦਾ ਨਾਨਯੂਨੀਅਨ, ਦਰਦ, ਜੋੜਾਂ ਦੀ ਕਠੋਰਤਾ, ਕਮਜ਼ੋਰੀ, ਰੇਡੀਅਲ ਗੁੱਟ ਜਾਂ ਇੰਟਰਕਾਰਪਲ ਹੱਡੀਆਂ ਦਾ ਪ੍ਰਗਤੀਸ਼ੀਲ ਗਠੀਏ, ਅਤੇ ਪੈਰੀਓਸਟੀਅਲ ਹੇਟਰੋਟੋਪਿਕ ਓਸੀਫਿਕੇਸ਼ਨ ਦਾ ਜੋਖਮ ਵੀ ਸ਼ਾਮਲ ਹੈ।
ਪ੍ਰੌਕਸੀਮਲ ਪੋਲ ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ ਅਤੇ ਕਾਰਪਲ ਕੋਲੈਪਸ ਵਾਲੇ ਸਕੈਫਾਈਡ ਨੋਨਯੂਨੀਅਨਾਂ ਲਈ ਮੁਫ਼ਤ ਮੇਡੀਅਲ ਫੀਮੋਰਲ ਕੰਡਾਈਲ ਵੈਸਕੂਲਰਾਈਜ਼ਡ ਬੋਨ ਗ੍ਰਾਫਟਿੰਗ
ਪੋਸਟ ਸਮਾਂ: ਮਈ-28-2024










