ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਅਰਧ-ਵਿਸਤ੍ਰਿਤ ਗੋਡੇ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰ ਲਈ ਇੱਕ ਸੋਧਿਆ ਹੋਇਆ ਸਰਜੀਕਲ ਪਹੁੰਚ ਹੈ। ਹਾਲਕਸ ਵਾਲਗਸ ਸਥਿਤੀ ਵਿੱਚ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਦੁਆਰਾ ਟਿਬੀਆ ਦੇ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰ ਨੂੰ ਕਰਨ ਦੇ ਬਹੁਤ ਸਾਰੇ ਫਾਇਦੇ ਹਨ, ਪਰ ਨੁਕਸਾਨ ਵੀ ਹਨ। ਕੁਝ ਸਰਜਨ ਟਿਬੀਆ ਦੇ ਪ੍ਰੌਕਸੀਮਲ 1/3 ਦੇ ਵਾਧੂ-ਆਰਟੀਕੂਲਰ ਫ੍ਰੈਕਚਰ ਨੂੰ ਛੱਡ ਕੇ ਸਾਰੇ ਟਿਬਿਅਲ ਫ੍ਰੈਕਚਰ ਦੇ ਇਲਾਜ ਲਈ SPN ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੇ ਆਦੀ ਹਨ।
SPN ਲਈ ਸੰਕੇਤ ਹਨ:
1. ਟਿਬਿਅਲ ਸਟੈਮ ਦੇ ਕੱਟੇ ਹੋਏ ਜਾਂ ਸੈਗਮੈਂਟਲ ਫ੍ਰੈਕਚਰ। 2;
2. ਡਿਸਟਲ ਟਿਬਿਅਲ ਮੈਟਾਫਾਈਸਿਸ ਦੇ ਫ੍ਰੈਕਚਰ;
3. ਕਮਰ ਜਾਂ ਗੋਡੇ ਦਾ ਫ੍ਰੈਕਚਰ ਜਿਸ ਵਿੱਚ ਪਹਿਲਾਂ ਤੋਂ ਹੀ ਝੁਕਣ ਦੀ ਸੀਮਾ ਹੋਵੇ (ਜਿਵੇਂ ਕਿ ਡੀਜਨਰੇਟਿਵ ਕਮਰ ਜੋੜ ਜਾਂ ਫਿਊਜ਼ਨ, ਗੋਡੇ ਦਾ ਓਸਟੀਓਆਰਥਾਈਟਿਸ) ਜਾਂ ਗੋਡੇ ਜਾਂ ਕਮਰ ਨੂੰ ਮੋੜਨ ਵਿੱਚ ਅਸਮਰੱਥਾ (ਜਿਵੇਂ ਕਿ ਕਮਰ ਦਾ ਪਿਛਲਾ ਵਿਸਥਾਪਨ, ਆਈਪਸੀਲੇਟਰਲ ਫੀਮਰ ਦਾ ਫ੍ਰੈਕਚਰ);
4. ਇਨਫਰਾਪੈਟੇਲਰ ਟੈਂਡਨ 'ਤੇ ਚਮੜੀ ਦੀ ਸੱਟ ਦੇ ਨਾਲ ਟਿਬਿਅਲ ਫ੍ਰੈਕਚਰ;
5. ਬਹੁਤ ਜ਼ਿਆਦਾ ਲੰਬੇ ਟਿਬੀਆ ਵਾਲੇ ਮਰੀਜ਼ ਵਿੱਚ ਟਿਬੀਆ ਦਾ ਫ੍ਰੈਕਚਰ (ਟਿਬੀਆ ਦੇ ਨੇੜਲੇ ਸਿਰੇ ਨੂੰ ਫਲੋਰੋਸਕੋਪੀ ਦੇ ਅਧੀਨ ਦੇਖਣਾ ਅਕਸਰ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਟਿਬੀਆ ਦੀ ਲੰਬਾਈ ਟ੍ਰਾਈਪੌਡ ਦੀ ਲੰਬਾਈ ਤੋਂ ਵੱਧ ਜਾਂਦੀ ਹੈ ਜਿਸ ਵਿੱਚੋਂ ਫਲੋਰੋਸਕੋਪੀ ਲੰਘ ਸਕਦੀ ਹੈ)।
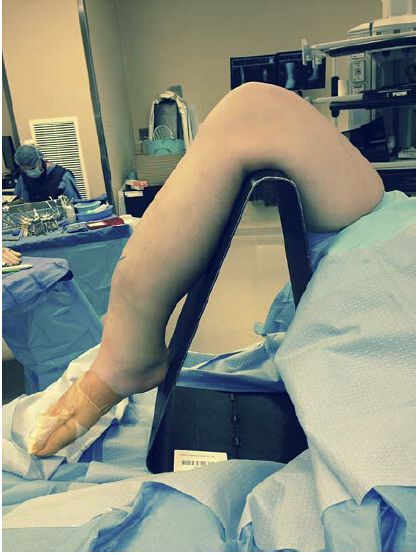
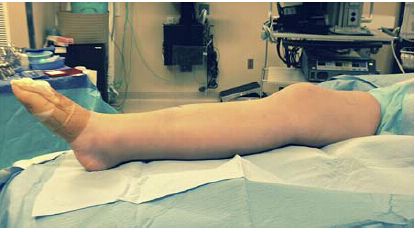
ਮਿਡ-ਟਿਬਿਅਲ ਡਾਇਫਾਈਸਿਸ ਅਤੇ ਡਿਸਟਲ ਟਿਬਿਅਲ ਫ੍ਰੈਕਚਰ ਦੇ ਇਲਾਜ ਲਈ ਸੈਮੀ-ਐਕਸਟੈਂਡਡ ਗੋਡੇ ਪੋਜੀਸ਼ਨ ਟਿਬਿਅਲ ਇੰਟਰਾਮੈਡੁਲਰੀ ਨੇਲ ਤਕਨੀਕ ਦਾ ਫਾਇਦਾ ਰੀਪੋਜੀਸ਼ਨਿੰਗ ਦੀ ਸਰਲਤਾ ਅਤੇ ਫਲੋਰੋਸਕੋਪੀ ਦੀ ਸੌਖ ਵਿੱਚ ਹੈ। ਇਹ ਪਹੁੰਚ ਟਿਬੀਆ ਦੀ ਪੂਰੀ ਲੰਬਾਈ ਦੇ ਸ਼ਾਨਦਾਰ ਸਮਰਥਨ ਅਤੇ ਹੇਰਾਫੇਰੀ ਦੀ ਜ਼ਰੂਰਤ ਤੋਂ ਬਿਨਾਂ ਫ੍ਰੈਕਚਰ ਦੇ ਸੌਖੇ ਸੈਜਿਟਲ ਘਟਾਉਣ ਦੀ ਆਗਿਆ ਦਿੰਦੀ ਹੈ (ਚਿੱਤਰ 1, 2)। ਇਹ ਇੰਟਰਾਮੈਡੁਲਰੀ ਨੇਲ ਤਕਨੀਕ ਵਿੱਚ ਸਹਾਇਤਾ ਲਈ ਇੱਕ ਸਿਖਲਾਈ ਪ੍ਰਾਪਤ ਸਹਾਇਕ ਦੀ ਜ਼ਰੂਰਤ ਨੂੰ ਖਤਮ ਕਰਦਾ ਹੈ।
ਚਿੱਤਰ 1: ਇਨਫਰਾਪੈਟੇਲਰ ਪਹੁੰਚ ਲਈ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਤਕਨੀਕ ਲਈ ਆਮ ਸਥਿਤੀ: ਗੋਡਾ ਫਲੋਰੋਸਕੋਪਿਕ ਤੌਰ 'ਤੇ ਪ੍ਰਵੇਸ਼ਯੋਗ ਟ੍ਰਾਈਪੌਡ 'ਤੇ ਇੱਕ ਲਚਕੀਲੀ ਸਥਿਤੀ ਵਿੱਚ ਹੈ। ਹਾਲਾਂਕਿ, ਇਹ ਸਥਿਤੀ ਫ੍ਰੈਕਚਰ ਬਲਾਕ ਦੇ ਮਾੜੇ ਅਲਾਈਨਮੈਂਟ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ ਅਤੇ ਫ੍ਰੈਕਚਰ ਘਟਾਉਣ ਲਈ ਵਾਧੂ ਕਟੌਤੀ ਤਕਨੀਕਾਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਚਿੱਤਰ 2: ਇਸਦੇ ਉਲਟ, ਫੋਮ ਰੈਂਪ 'ਤੇ ਗੋਡਿਆਂ ਦੀ ਵਧੀ ਹੋਈ ਸਥਿਤੀ ਫ੍ਰੈਕਚਰ ਬਲਾਕ ਅਲਾਈਨਮੈਂਟ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਹੇਰਾਫੇਰੀ ਦੀ ਸਹੂਲਤ ਦਿੰਦੀ ਹੈ।
ਸਰਜੀਕਲ ਤਕਨੀਕਾਂ
ਮੇਜ਼ / ਸਥਿਤੀ ਮਰੀਜ਼ ਫਲੋਰੋਸਕੋਪਿਕ ਬਿਸਤਰੇ 'ਤੇ ਸੁਪਾਈਨ ਸਥਿਤੀ ਵਿੱਚ ਲੇਟਿਆ ਹੋਇਆ ਹੈ। ਹੇਠਲੇ ਅੰਗਾਂ ਨੂੰ ਟ੍ਰੈਕਸ਼ਨ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਪਰ ਜ਼ਰੂਰੀ ਨਹੀਂ ਹੈ। ਨਾੜੀ ਟੇਬਲ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਲਈ ਚੰਗੀ ਤਰ੍ਹਾਂ ਅਨੁਕੂਲ ਹੈ, ਪਰ ਜ਼ਰੂਰੀ ਨਹੀਂ ਹੈ। ਹਾਲਾਂਕਿ, ਜ਼ਿਆਦਾਤਰ ਫ੍ਰੈਕਚਰ ਸੈਟਿੰਗ ਬੈੱਡ ਜਾਂ ਫਲੋਰੋਸਕੋਪਿਕ ਬੈੱਡਾਂ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ ਕਿਉਂਕਿ ਉਹ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਲਈ ਢੁਕਵੇਂ ਨਹੀਂ ਹਨ।
ਆਈਪਸੀਲੇਟਰਲ ਪੱਟ ਨੂੰ ਪੈਡਿੰਗ ਕਰਨ ਨਾਲ ਹੇਠਲੇ ਸਿਰੇ ਨੂੰ ਬਾਹਰੀ ਤੌਰ 'ਤੇ ਘੁੰਮਦੀ ਸਥਿਤੀ ਵਿੱਚ ਰੱਖਣ ਵਿੱਚ ਮਦਦ ਮਿਲਦੀ ਹੈ। ਫਿਰ ਪੋਸਟਰੋਲੇਟਰਲ ਫਲੋਰੋਸਕੋਪੀ ਲਈ ਪ੍ਰਭਾਵਿਤ ਅੰਗ ਨੂੰ ਕੰਟਰਾਲੇਟਰਲ ਸਾਈਡ ਤੋਂ ਉੱਪਰ ਚੁੱਕਣ ਲਈ ਇੱਕ ਨਿਰਜੀਵ ਫੋਮ ਰੈਂਪ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਇੱਕ ਫਲੈਕਸਡ ਕਮਰ ਅਤੇ ਗੋਡੇ ਦੀ ਸਥਿਤੀ ਪਿੰਨ ਅਤੇ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰ ਪਲੇਸਮੈਂਟ ਨੂੰ ਮਾਰਗਦਰਸ਼ਨ ਕਰਨ ਵਿੱਚ ਵੀ ਸਹਾਇਤਾ ਕਰਦੀ ਹੈ। ਅਨੁਕੂਲ ਗੋਡੇ ਦੇ ਫਲੈਕਸਨ ਐਂਗਲ 'ਤੇ ਅਜੇ ਵੀ ਬਹਿਸ ਕੀਤੀ ਜਾ ਰਹੀ ਹੈ, ਜਿਸ ਵਿੱਚ ਬੇਲਟ੍ਰਾਨ ਅਤੇ ਹੋਰ 10° ਗੋਡੇ ਦੇ ਫਲੈਕਸਨ ਦਾ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ ਅਤੇ ਕੁਬਿਆਕ 30° ਗੋਡੇ ਦੇ ਫਲੈਕਸਨ ਦਾ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ। ਜ਼ਿਆਦਾਤਰ ਵਿਦਵਾਨ ਇਸ ਗੱਲ ਨਾਲ ਸਹਿਮਤ ਹਨ ਕਿ ਇਹਨਾਂ ਰੇਂਜਾਂ ਦੇ ਅੰਦਰ ਗੋਡੇ ਦੇ ਫਲੈਕਸਨ ਐਂਗਲ ਸਵੀਕਾਰਯੋਗ ਹਨ।
ਹਾਲਾਂਕਿ, ਈਸਟਮੈਨ ਅਤੇ ਹੋਰਾਂ ਨੇ ਪਾਇਆ ਕਿ ਜਿਵੇਂ-ਜਿਵੇਂ ਗੋਡੇ ਦੇ ਮੋੜ ਦਾ ਕੋਣ ਹੌਲੀ-ਹੌਲੀ 10° ਤੋਂ 50° ਤੱਕ ਵਧਾਇਆ ਗਿਆ, ਯੰਤਰ ਦੇ ਪਰਕਿਊਟੇਨੀਅਸ ਪ੍ਰਵੇਸ਼ 'ਤੇ ਫੀਮੋਰਲ ਟੈਲੋਨ ਦਾ ਪ੍ਰਭਾਵ ਘੱਟ ਗਿਆ। ਇਸ ਲਈ, ਇੱਕ ਵੱਡਾ ਗੋਡੇ ਦਾ ਮੋੜ ਵਾਲਾ ਕੋਣ ਸਹੀ ਅੰਦਰੂਨੀ ਮੇਡੂਲਰੀ ਨੇਲ ਐਂਟਰੀ ਸਥਿਤੀ ਦੀ ਚੋਣ ਕਰਨ ਅਤੇ ਸੈਜਿਟਲ ਪਲੇਨ ਵਿੱਚ ਐਂਗੁਲਰ ਵਿਕਾਰ ਨੂੰ ਠੀਕ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰੇਗਾ।
ਫਲੋਰੋਸਕੋਪੀ
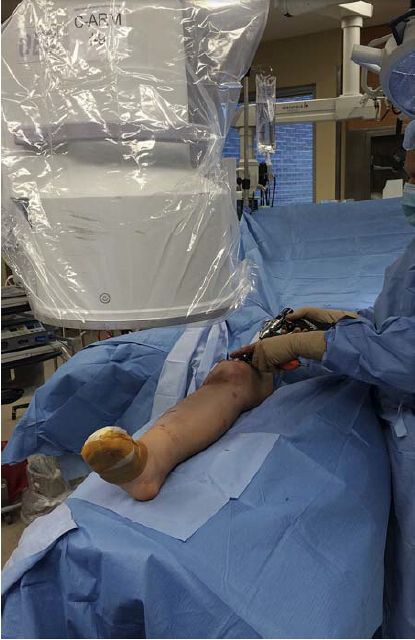
ਸੀ-ਆਰਮ ਮਸ਼ੀਨ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਅੰਗ ਤੋਂ ਟੇਬਲ ਦੇ ਉਲਟ ਪਾਸੇ ਰੱਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ ਜੇਕਰ ਸਰਜਨ ਪ੍ਰਭਾਵਿਤ ਗੋਡੇ ਦੇ ਪਾਸੇ ਖੜ੍ਹਾ ਹੈ, ਤਾਂ ਮਾਨੀਟਰ ਸੀ-ਆਰਮ ਮਸ਼ੀਨ ਦੇ ਸਿਰੇ 'ਤੇ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਨੇੜੇ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ। ਇਹ ਸਰਜਨ ਅਤੇ ਰੇਡੀਓਲੋਜਿਸਟ ਨੂੰ ਮਾਨੀਟਰ ਨੂੰ ਆਸਾਨੀ ਨਾਲ ਦੇਖਣ ਦੀ ਆਗਿਆ ਦਿੰਦਾ ਹੈ, ਸਿਵਾਏ ਜਦੋਂ ਇੱਕ ਡਿਸਟਲ ਇੰਟਰਲਾਕਿੰਗ ਨਹੁੰ ਪਾਉਣਾ ਹੋਵੇ। ਹਾਲਾਂਕਿ ਲਾਜ਼ਮੀ ਨਹੀਂ ਹੈ, ਲੇਖਕ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ ਕਿ ਸੀ-ਆਰਮ ਨੂੰ ਉਸੇ ਪਾਸੇ ਅਤੇ ਸਰਜਨ ਨੂੰ ਉਲਟ ਪਾਸੇ ਲਿਜਾਇਆ ਜਾਵੇ ਜਦੋਂ ਇੱਕ ਮੱਧਮ ਇੰਟਰਲਾਕਿੰਗ ਪੇਚ ਚਲਾਇਆ ਜਾਣਾ ਹੋਵੇ। ਵਿਕਲਪਕ ਤੌਰ 'ਤੇ, ਸੀ-ਆਰਮ ਮਸ਼ੀਨ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਪਾਸੇ ਰੱਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਜਦੋਂ ਕਿ ਸਰਜਨ ਉਲਟ ਪਾਸੇ (ਚਿੱਤਰ 3) 'ਤੇ ਪ੍ਰਕਿਰਿਆ ਕਰਦਾ ਹੈ। ਇਹ ਲੇਖਕਾਂ ਦੁਆਰਾ ਸਭ ਤੋਂ ਵੱਧ ਵਰਤਿਆ ਜਾਣ ਵਾਲਾ ਤਰੀਕਾ ਹੈ ਕਿਉਂਕਿ ਇਹ ਸਰਜਨ ਨੂੰ ਦੂਰੀ ਵਾਲੇ ਲਾਕਿੰਗ ਨਹੁੰ ਚਲਾਉਂਦੇ ਸਮੇਂ ਮੱਧਮ ਪਾਸੇ ਤੋਂ ਪਾਸੇ ਵਾਲੇ ਪਾਸੇ ਜਾਣ ਦੀ ਜ਼ਰੂਰਤ ਤੋਂ ਬਚਾਉਂਦਾ ਹੈ।
ਚਿੱਤਰ 3: ਸਰਜਨ ਪ੍ਰਭਾਵਿਤ ਟਿਬੀਆ ਦੇ ਉਲਟ ਪਾਸੇ ਖੜ੍ਹਾ ਹੈ ਤਾਂ ਜੋ ਮੱਧਮ ਇੰਟਰਲਾਕਿੰਗ ਪੇਚ ਨੂੰ ਆਸਾਨੀ ਨਾਲ ਚਲਾਇਆ ਜਾ ਸਕੇ। ਡਿਸਪਲੇਅ ਸਰਜਨ ਦੇ ਉਲਟ, ਸੀ-ਆਰਮ ਦੇ ਸਿਰ 'ਤੇ ਸਥਿਤ ਹੈ।
ਸਾਰੇ ਐਂਟੀਰੋਪੋਸਟੀਰੀਅਰ ਅਤੇ ਮੈਡੀਅਲ-ਲੈਟਰਲ ਫਲੋਰੋਸਕੋਪਿਕ ਦ੍ਰਿਸ਼ ਪ੍ਰਭਾਵਿਤ ਅੰਗ ਨੂੰ ਹਿਲਾਏ ਬਿਨਾਂ ਪ੍ਰਾਪਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ। ਇਹ ਫ੍ਰੈਕਚਰ ਸਾਈਟ ਦੇ ਵਿਸਥਾਪਨ ਤੋਂ ਬਚਦਾ ਹੈ ਜੋ ਫ੍ਰੈਕਚਰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਠੀਕ ਹੋਣ ਤੋਂ ਪਹਿਲਾਂ ਰੀਸੈਟ ਕੀਤਾ ਗਿਆ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਉੱਪਰ ਦੱਸੇ ਗਏ ਢੰਗ ਨਾਲ ਸੀ-ਆਰਮ ਨੂੰ ਝੁਕਾਏ ਬਿਨਾਂ ਟਿਬੀਆ ਦੀ ਪੂਰੀ ਲੰਬਾਈ ਦੀਆਂ ਤਸਵੀਰਾਂ ਪ੍ਰਾਪਤ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ।
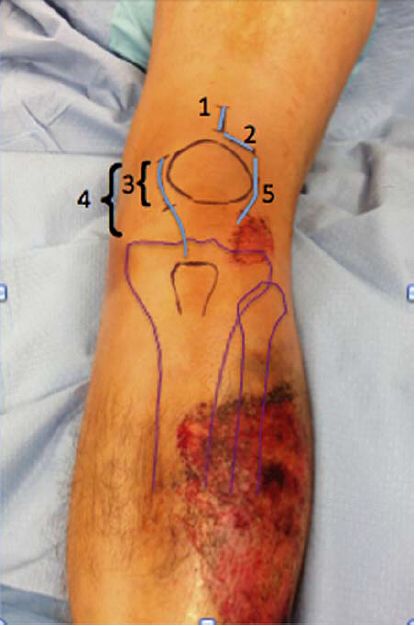
ਚਮੜੀ ਦੇ ਚੀਰਾ ਸੀਮਤ ਅਤੇ ਸਹੀ ਢੰਗ ਨਾਲ ਵਧੇ ਹੋਏ ਦੋਵੇਂ ਚੀਰੇ ਢੁਕਵੇਂ ਹਨ। ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰ ਲਈ ਪਰਕਿਊਟੇਨੀਅਸ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਨਹੁੰ ਨੂੰ ਚਲਾਉਣ ਲਈ 3-ਸੈ.ਮੀ. ਚੀਰਾ ਦੀ ਵਰਤੋਂ 'ਤੇ ਅਧਾਰਤ ਹੈ। ਇਹਨਾਂ ਵਿੱਚੋਂ ਜ਼ਿਆਦਾਤਰ ਸਰਜੀਕਲ ਚੀਰਾ ਲੰਬਕਾਰੀ ਹਨ, ਪਰ ਇਹ ਟ੍ਰਾਂਸਵਰਸ ਵੀ ਹੋ ਸਕਦੇ ਹਨ, ਜਿਵੇਂ ਕਿ ਡਾ. ਮੋਰਾਂਡੀ ਦੁਆਰਾ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਗਈ ਹੈ, ਅਤੇ ਡਾ. ਟੋਰਨੇਟਾ ਅਤੇ ਹੋਰਾਂ ਦੁਆਰਾ ਵਰਤਿਆ ਗਿਆ ਵਧਿਆ ਹੋਇਆ ਚੀਰਾ ਸੰਯੁਕਤ ਪੈਟੇਲਰ ਸਬਲਕਸੇਸ਼ਨ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਦਰਸਾਇਆ ਗਿਆ ਹੈ, ਜਿਨ੍ਹਾਂ ਕੋਲ ਮੁੱਖ ਤੌਰ 'ਤੇ ਮੱਧਮ ਜਾਂ ਲੇਟਰਲ ਪੈਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਹੈ। ਚਿੱਤਰ 4 ਵੱਖ-ਵੱਖ ਚੀਰਿਆਂ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ।
ਚਿੱਤਰ 4: ਵੱਖ-ਵੱਖ ਸਰਜੀਕਲ ਚੀਰਾ ਪਹੁੰਚਾਂ ਦਾ ਦ੍ਰਿਸ਼ਟਾਂਤ। 1- ਸੁਪਰਾਪੇਟੇਲਰ ਟ੍ਰਾਂਸਪੇਟੇਲਰ ਲਿਗਾਮੈਂਟ ਪਹੁੰਚ; 2- ਪੈਰਾਪੇਟੇਲਰ ਲਿਗਾਮੈਂਟ ਪਹੁੰਚ; 3- ਮੀਡੀਅਲ ਸੀਮਤ ਚੀਰਾ ਪੈਰਾਪੇਟੇਲਰ ਲਿਗਾਮੈਂਟ ਪਹੁੰਚ; 4- ਮੀਡੀਅਲ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਚੀਰਾ ਪੈਰਾਪੇਟੇਲਰ ਲਿਗਾਮੈਂਟ ਪਹੁੰਚ; 5- ਲੇਟਰਲ ਪੈਰਾਪੇਟੇਲਰ ਲਿਗਾਮੈਂਟ ਪਹੁੰਚ। ਪੈਰਾਪੇਟੇਲਰ ਲਿਗਾਮੈਂਟ ਪਹੁੰਚ ਦਾ ਡੂੰਘਾ ਐਕਸਪੋਜਰ ਜਾਂ ਤਾਂ ਜੋੜ ਰਾਹੀਂ ਜਾਂ ਜੋੜ ਬਰਸਾ ਦੇ ਬਾਹਰ ਹੋ ਸਕਦਾ ਹੈ।
ਡੂੰਘੀ ਐਕਸਪੋਜਰ
ਪਰਕਿਊਟੇਨੀਅਸ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਮੁੱਖ ਤੌਰ 'ਤੇ ਕਵਾਡ੍ਰਿਸੈਪਸ ਟੈਂਡਨ ਨੂੰ ਲੰਬਕਾਰੀ ਤੌਰ 'ਤੇ ਵੱਖ ਕਰਕੇ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜਦੋਂ ਤੱਕ ਕਿ ਪਾੜਾ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰਆਂ ਵਰਗੇ ਯੰਤਰਾਂ ਦੇ ਲੰਘਣ ਨੂੰ ਅਨੁਕੂਲ ਨਹੀਂ ਕਰ ਸਕਦਾ। ਪੈਰਾਪੇਟੇਲਰ ਲਿਗਾਮੈਂਟ ਪਹੁੰਚ, ਜੋ ਕਿ ਕਵਾਡ੍ਰਿਸੈਪਸ ਮਾਸਪੇਸ਼ੀ ਦੇ ਨਾਲ ਲੰਘਦਾ ਹੈ, ਨੂੰ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਤਕਨੀਕ ਲਈ ਵੀ ਦਰਸਾਇਆ ਜਾ ਸਕਦਾ ਹੈ। ਇੱਕ ਬਲੰਟ ਟ੍ਰੋਕਾਰ ਸੂਈ ਅਤੇ ਕੈਨੂਲਾ ਨੂੰ ਪੈਟੇਲੋਫੇਮੋਰਲ ਜੋੜ ਵਿੱਚੋਂ ਧਿਆਨ ਨਾਲ ਲੰਘਾਇਆ ਜਾਂਦਾ ਹੈ, ਇੱਕ ਪ੍ਰਕਿਰਿਆ ਜੋ ਮੁੱਖ ਤੌਰ 'ਤੇ ਫੀਮੋਰਲ ਟ੍ਰੋਕਾਰ ਦੁਆਰਾ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਦੇ ਐਂਟੀਰੀਅਰ-ਸੁਪੀਰੀਅਰ ਐਂਟਰੀ ਪੁਆਇੰਟ ਨੂੰ ਮਾਰਗਦਰਸ਼ਨ ਕਰਦੀ ਹੈ। ਇੱਕ ਵਾਰ ਟ੍ਰੋਕਾਰ ਸਹੀ ਢੰਗ ਨਾਲ ਸਥਿਤੀ ਵਿੱਚ ਹੋਣ ਤੋਂ ਬਾਅਦ, ਗੋਡੇ ਦੇ ਆਰਟੀਕੂਲਰ ਕਾਰਟੀਲੇਜ ਨੂੰ ਨੁਕਸਾਨ ਤੋਂ ਬਚਣ ਲਈ ਇਸਨੂੰ ਜਗ੍ਹਾ 'ਤੇ ਸੁਰੱਖਿਅਤ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
ਇੱਕ ਵੱਡੇ ਟ੍ਰਾਂਸਲਿਗਾਮੈਂਟਸ ਚੀਰਾ ਪਹੁੰਚ ਨੂੰ ਹਾਈਪਰਐਕਸਟੈਂਸ਼ਨ ਪੈਰਾਪੇਟੇਲਰ ਚਮੜੀ ਦੇ ਚੀਰਾ ਦੇ ਨਾਲ ਜੋੜ ਕੇ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ, ਜਾਂ ਤਾਂ ਇੱਕ ਮੱਧਮ ਜਾਂ ਪਾਸੇ ਵਾਲਾ ਪਹੁੰਚ ਦੇ ਨਾਲ। ਹਾਲਾਂਕਿ ਕੁਝ ਸਰਜਨ ਸਰਜਰੀ ਦੇ ਅੰਦਰ ਬਰਸਾ ਨੂੰ ਬਰਕਰਾਰ ਨਹੀਂ ਰੱਖਦੇ, ਕੁਬੀਆਕ ਅਤੇ ਹੋਰ ਮੰਨਦੇ ਹਨ ਕਿ ਬਰਸਾ ਨੂੰ ਬਰਕਰਾਰ ਰੱਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਵਾਧੂ-ਆਰਟੀਕੂਲਰ ਬਣਤਰਾਂ ਨੂੰ ਢੁਕਵੇਂ ਢੰਗ ਨਾਲ ਪ੍ਰਗਟ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ। ਸਿਧਾਂਤਕ ਤੌਰ 'ਤੇ, ਇਹ ਗੋਡੇ ਦੇ ਜੋੜ ਦੀ ਸ਼ਾਨਦਾਰ ਸੁਰੱਖਿਆ ਪ੍ਰਦਾਨ ਕਰਦਾ ਹੈ ਅਤੇ ਗੋਡੇ ਦੀ ਲਾਗ ਵਰਗੇ ਨੁਕਸਾਨ ਨੂੰ ਰੋਕਦਾ ਹੈ।
ਉੱਪਰ ਦੱਸੇ ਗਏ ਤਰੀਕੇ ਵਿੱਚ ਪੇਟੇਲਾ ਦਾ ਅੱਧ-ਵਿਸਥਾਪਨ ਵੀ ਸ਼ਾਮਲ ਹੈ, ਜੋ ਕਿ ਆਰਟੀਕੂਲਰ ਸਤਹਾਂ 'ਤੇ ਸੰਪਰਕ ਦਬਾਅ ਨੂੰ ਕੁਝ ਹੱਦ ਤੱਕ ਘਟਾਉਂਦਾ ਹੈ। ਜਦੋਂ ਇੱਕ ਛੋਟੀ ਜਿਹੀ ਜੋੜ ਗੁਫਾ ਅਤੇ ਇੱਕ ਮਹੱਤਵਪੂਰਨ ਤੌਰ 'ਤੇ ਸੀਮਤ ਗੋਡੇ ਦੇ ਐਕਸਟੈਂਸ਼ਨ ਡਿਵਾਈਸ ਨਾਲ ਪੈਟੇਲੋਫੇਮੋਰਲ ਜੋੜ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਲੇਖਕ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ ਕਿ ਲਿਗਾਮੈਂਟ ਵੱਖ ਹੋਣ ਦੁਆਰਾ ਪੇਟੇਲਾ ਨੂੰ ਅਰਧ-ਵਿਸਥਾਪਨ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਦੂਜੇ ਪਾਸੇ, ਮੱਧਮ ਟ੍ਰਾਂਸਵਰਸ ਚੀਰਾ, ਸਹਾਇਕ ਲਿਗਾਮੈਂਟਾਂ ਨੂੰ ਨੁਕਸਾਨ ਤੋਂ ਬਚਾਉਂਦਾ ਹੈ, ਪਰ ਗੋਡੇ ਦੀ ਸੱਟ ਦੀ ਸਫਲ ਮੁਰੰਮਤ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੈ।
SPN ਸੂਈ ਐਂਟਰੀ ਪੁਆਇੰਟ ਇਨਫਰਾਪੈਟੇਲਰ ਪਹੁੰਚ ਦੇ ਸਮਾਨ ਹੈ। ਸੂਈ ਪਾਉਣ ਦੌਰਾਨ ਐਂਟੀਰੀਅਰ ਅਤੇ ਲੇਟਰਲ ਫਲੋਰੋਸਕੋਪੀ ਇਹ ਯਕੀਨੀ ਬਣਾਉਂਦੀ ਹੈ ਕਿ ਸੂਈ ਪਾਉਣ ਦਾ ਬਿੰਦੂ ਸਹੀ ਹੈ। ਸਰਜਨ ਨੂੰ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਗਾਈਡਿੰਗ ਸੂਈ ਨੂੰ ਪ੍ਰੌਕਸੀਮਲ ਟਿਬੀਆ ਵਿੱਚ ਬਹੁਤ ਜ਼ਿਆਦਾ ਪਿੱਛੇ ਵੱਲ ਨਹੀਂ ਲਿਜਾਇਆ ਜਾਂਦਾ ਹੈ। ਜੇਕਰ ਇਸਨੂੰ ਬਹੁਤ ਡੂੰਘਾਈ ਨਾਲ ਪਿੱਛੇ ਵੱਲ ਚਲਾਇਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਇਸਨੂੰ ਪੋਸਟਰੀਅਰ ਕੋਰੋਨਲ ਫਲੋਰੋਸਕੋਪੀ ਦੇ ਅਧੀਨ ਇੱਕ ਬਲਾਕਿੰਗ ਨਹੁੰ ਦੀ ਮਦਦ ਨਾਲ ਦੁਬਾਰਾ ਸਥਾਪਿਤ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਈਸਟਮੈਨ ਅਤੇ ਹੋਰਾਂ ਦਾ ਮੰਨਣਾ ਹੈ ਕਿ ਐਂਟਰੀ ਪਿੰਨ ਨੂੰ ਇੱਕ ਸਪੱਸ਼ਟ ਫਲੈਕਸਡ ਗੋਡੇ ਦੀ ਸਥਿਤੀ ਵਿੱਚ ਡ੍ਰਿਲ ਕਰਨ ਨਾਲ ਹਾਈਪਰਐਕਸਟੈਂਡਡ ਸਥਿਤੀ ਵਿੱਚ ਬਾਅਦ ਵਿੱਚ ਫ੍ਰੈਕਚਰ ਰੀਪੋਜ਼ੀਸ਼ਨਿੰਗ ਵਿੱਚ ਸਹਾਇਤਾ ਮਿਲਦੀ ਹੈ।
ਘਟਾਉਣ ਦੇ ਸਾਧਨ
ਘਟਾਉਣ ਲਈ ਵਿਹਾਰਕ ਸਾਧਨਾਂ ਵਿੱਚ ਵੱਖ-ਵੱਖ ਆਕਾਰਾਂ ਦੇ ਪੁਆਇੰਟ ਰਿਡਕਸ਼ਨ ਫੋਰਸੇਪਸ, ਫੀਮੋਰਲ ਲਿਫਟਰ, ਬਾਹਰੀ ਫਿਕਸੇਸ਼ਨ ਡਿਵਾਈਸ, ਅਤੇ ਇੱਕ ਸਿੰਗਲ ਕੋਰਟੀਕਲ ਪਲੇਟ ਨਾਲ ਛੋਟੇ ਫ੍ਰੈਕਚਰ ਟੁਕੜਿਆਂ ਨੂੰ ਫਿਕਸ ਕਰਨ ਲਈ ਅੰਦਰੂਨੀ ਫਿਕਸੇਟਰ ਸ਼ਾਮਲ ਹਨ। ਉੱਪਰ ਦੱਸੇ ਗਏ ਕਟੌਤੀ ਪ੍ਰਕਿਰਿਆ ਲਈ ਬਲਾਕਿੰਗ ਨਹੁੰਆਂ ਦੀ ਵਰਤੋਂ ਵੀ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਰਿਡਕਸ਼ਨ ਹੈਮਰ ਸੈਜਿਟਲ ਐਂਗੁਲੇਸ਼ਨ ਅਤੇ ਟ੍ਰਾਂਸਵਰਸ ਡਿਸਪਲੇਸਮੈਂਟ ਡਿਫਾਰਮਿਟੀ ਨੂੰ ਠੀਕ ਕਰਨ ਲਈ ਵਰਤੇ ਜਾਂਦੇ ਹਨ।
ਇਮਪਲਾਂਟ
ਆਰਥੋਪੀਡਿਕ ਅੰਦਰੂਨੀ ਫਿਕਸੇਟਰਾਂ ਦੇ ਬਹੁਤ ਸਾਰੇ ਨਿਰਮਾਤਾਵਾਂ ਨੇ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰਆਂ ਦੀ ਮਿਆਰੀ ਪਲੇਸਮੈਂਟ ਦੀ ਅਗਵਾਈ ਕਰਨ ਲਈ ਯੰਤਰਾਂ ਵਾਲੇ ਵਰਤੋਂ ਪ੍ਰਣਾਲੀਆਂ ਵਿਕਸਤ ਕੀਤੀਆਂ ਹਨ। ਇਸ ਵਿੱਚ ਇੱਕ ਵਿਸਤ੍ਰਿਤ ਪੋਜੀਸ਼ਨਿੰਗ ਆਰਮ, ਇੱਕ ਗਾਈਡਡ ਪਿੰਨ ਲੰਬਾਈ ਮਾਪਣ ਵਾਲਾ ਯੰਤਰ, ਅਤੇ ਇੱਕ ਮੈਡੂਲਰੀ ਐਕਸਪੈਂਡਰ ਸ਼ਾਮਲ ਹੈ। ਇਹ ਬਹੁਤ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਟ੍ਰੋਕਾਰ ਅਤੇ ਬਲੰਟ ਟ੍ਰੋਕਾਰ ਪਿੰਨ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰ ਪਹੁੰਚ ਦੀ ਚੰਗੀ ਤਰ੍ਹਾਂ ਰੱਖਿਆ ਕਰਨ। ਸਰਜਨ ਨੂੰ ਕੈਨੂਲਾ ਦੀ ਸਥਿਤੀ ਦੀ ਮੁੜ ਪੁਸ਼ਟੀ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ ਤਾਂ ਜੋ ਡਰਾਈਵਿੰਗ ਡਿਵਾਈਸ ਦੇ ਬਹੁਤ ਨੇੜੇ ਹੋਣ ਕਾਰਨ ਪੈਟੇਲੋਫੇਮੋਰਲ ਜੋੜ ਜਾਂ ਪੈਰੀਆਰਟੀਕੂਲਰ ਬਣਤਰਾਂ ਨੂੰ ਸੱਟ ਨਾ ਲੱਗੇ।
ਲਾਕਿੰਗ ਪੇਚ
ਸਰਜਨ ਨੂੰ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣਾ ਚਾਹੀਦਾ ਹੈ ਕਿ ਤਸੱਲੀਬਖਸ਼ ਕਟੌਤੀ ਨੂੰ ਬਣਾਈ ਰੱਖਣ ਲਈ ਕਾਫ਼ੀ ਗਿਣਤੀ ਵਿੱਚ ਲਾਕਿੰਗ ਪੇਚ ਪਾਏ ਗਏ ਹਨ। ਛੋਟੇ ਫ੍ਰੈਕਚਰ ਟੁਕੜਿਆਂ (ਪ੍ਰੌਕਸੀਮਲ ਜਾਂ ਡਿਸਟਲ) ਨੂੰ ਫਿਕਸ ਕਰਨਾ 3 ਜਾਂ ਵੱਧ ਲਾਕਿੰਗ ਪੇਚਾਂ ਨਾਲ ਲੱਗਦੇ ਫ੍ਰੈਕਚਰ ਟੁਕੜਿਆਂ ਦੇ ਵਿਚਕਾਰ, ਜਾਂ ਸਿਰਫ਼ ਫਿਕਸਡ-ਐਂਗਲ ਪੇਚਾਂ ਨਾਲ ਪੂਰਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਤਕਨੀਕ ਲਈ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਪੇਚ ਡਰਾਈਵਿੰਗ ਤਕਨੀਕ ਦੇ ਮਾਮਲੇ ਵਿੱਚ ਇਨਫਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਦੇ ਸਮਾਨ ਹੈ। ਲਾਕਿੰਗ ਪੇਚ ਫਲੋਰੋਸਕੋਪੀ ਦੇ ਅਧੀਨ ਵਧੇਰੇ ਸਹੀ ਢੰਗ ਨਾਲ ਚਲਾਏ ਜਾਂਦੇ ਹਨ।
ਜ਼ਖ਼ਮ ਬੰਦ ਹੋਣਾ
ਫੈਲਾਅ ਦੌਰਾਨ ਢੁਕਵੇਂ ਬਾਹਰੀ ਕੇਸਿੰਗ ਨਾਲ ਚੂਸਣ ਨਾਲ ਹੱਡੀਆਂ ਦੇ ਖਾਲੀ ਟੁਕੜੇ ਹਟ ਜਾਂਦੇ ਹਨ। ਸਾਰੇ ਜ਼ਖ਼ਮਾਂ ਨੂੰ ਚੰਗੀ ਤਰ੍ਹਾਂ ਸਿੰਜਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਖਾਸ ਕਰਕੇ ਗੋਡੇ ਦੀ ਸਰਜਰੀ ਵਾਲੀ ਥਾਂ। ਫਿਰ ਫਟਣ ਵਾਲੀ ਥਾਂ 'ਤੇ ਕਵਾਡ੍ਰਿਸਪਸ ਟੈਂਡਨ ਜਾਂ ਲਿਗਾਮੈਂਟ ਪਰਤ ਅਤੇ ਸੀਵ ਨੂੰ ਬੰਦ ਕਰ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ, ਜਿਸ ਤੋਂ ਬਾਅਦ ਡਰਮਿਸ ਅਤੇ ਚਮੜੀ ਬੰਦ ਹੋ ਜਾਂਦੀ ਹੈ।
ਅੰਦਰੂਨੀ ਨਹੁੰ ਨੂੰ ਹਟਾਉਣਾ
ਕੀ ਇੱਕ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰ ਨੂੰ ਇੱਕ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਰਾਹੀਂ ਇੱਕ ਵੱਖਰੇ ਸਰਜੀਕਲ ਪਹੁੰਚ ਰਾਹੀਂ ਹਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ, ਇਹ ਵਿਵਾਦਪੂਰਨ ਬਣਿਆ ਹੋਇਆ ਹੈ। ਸਭ ਤੋਂ ਆਮ ਪਹੁੰਚ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰ ਹਟਾਉਣ ਲਈ ਟ੍ਰਾਂਸਆਰਟੀਕੂਲਰ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਹੈ। ਇਹ ਤਕਨੀਕ 5.5 ਮਿਲੀਮੀਟਰ ਖੋਖਲੇ ਡ੍ਰਿਲ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਸੁਪਰਾਪੇਟੇਲਰ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਚੈਨਲ ਰਾਹੀਂ ਡ੍ਰਿਲਿੰਗ ਕਰਕੇ ਨਹੁੰ ਨੂੰ ਬੇਨਕਾਬ ਕਰਦੀ ਹੈ। ਫਿਰ ਨਹੁੰ ਹਟਾਉਣ ਵਾਲੇ ਟੂਲ ਨੂੰ ਚੈਨਲ ਰਾਹੀਂ ਚਲਾਇਆ ਜਾਂਦਾ ਹੈ, ਪਰ ਇਹ ਚਾਲ ਮੁਸ਼ਕਲ ਹੋ ਸਕਦੀ ਹੈ। ਪੈਰਾਪੇਟੇਲਰ ਅਤੇ ਇਨਫਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨਹੁੰਆਂ ਨੂੰ ਹਟਾਉਣ ਦੇ ਵਿਕਲਪਿਕ ਤਰੀਕੇ ਹਨ।
ਜੋਖਮ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਤਕਨੀਕ ਲਈ ਸੁਪਰਾਪੇਟੇਲਰ ਪਹੁੰਚ ਦੇ ਸਰਜੀਕਲ ਜੋਖਮ ਪੈਟੇਲਾ ਅਤੇ ਫੀਮੋਰਲ ਟੈਲਸ ਕਾਰਟੀਲੇਜ ਨੂੰ ਡਾਕਟਰੀ ਸੱਟ, ਹੋਰ ਇੰਟਰਾ-ਆਰਟੀਕੂਲਰ ਢਾਂਚਿਆਂ ਨੂੰ ਡਾਕਟਰੀ ਸੱਟ, ਜੋੜਾਂ ਦੀ ਲਾਗ, ਅਤੇ ਇੰਟਰਾ-ਆਰਟੀਕੂਲਰ ਮਲਬੇ ਹਨ। ਹਾਲਾਂਕਿ, ਸੰਬੰਧਿਤ ਕਲੀਨਿਕਲ ਕੇਸ ਰਿਪੋਰਟਾਂ ਦੀ ਘਾਟ ਹੈ। ਕਾਂਡਰੋਮਾਲੇਸੀਆ ਵਾਲੇ ਮਰੀਜ਼ ਡਾਕਟਰੀ ਤੌਰ 'ਤੇ ਪ੍ਰੇਰਿਤ ਕਾਰਟੀਲੇਜ ਸੱਟਾਂ ਲਈ ਵਧੇਰੇ ਸੰਭਾਵਿਤ ਹੋਣਗੇ। ਇਸ ਸਰਜੀਕਲ ਪਹੁੰਚ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵਾਲੇ ਸਰਜਨਾਂ ਲਈ ਪੈਟੇਲਰ ਅਤੇ ਫੀਮੋਰਲ ਆਰਟੀਕੂਲਰ ਸਤਹ ਢਾਂਚੇ ਨੂੰ ਡਾਕਟਰੀ ਨੁਕਸਾਨ ਇੱਕ ਵੱਡੀ ਚਿੰਤਾ ਹੈ, ਖਾਸ ਕਰਕੇ ਟ੍ਰਾਂਸਆਰਟੀਕੂਲਰ ਪਹੁੰਚ।
ਅੱਜ ਤੱਕ, ਸੈਮੀ-ਐਕਸਟੈਂਸ਼ਨ ਟਿਬਿਅਲ ਇੰਟਰਾਮੇਡੁਲਰੀ ਨੇਲ ਤਕਨੀਕ ਦੇ ਫਾਇਦਿਆਂ ਅਤੇ ਨੁਕਸਾਨਾਂ ਬਾਰੇ ਕੋਈ ਅੰਕੜਾਤਮਕ ਕਲੀਨਿਕਲ ਸਬੂਤ ਨਹੀਂ ਹੈ।
ਪੋਸਟ ਸਮਾਂ: ਅਕਤੂਬਰ-23-2023